Los paragangliomas (PG) carotídeos productores de catecolaminas son una entidad extremadamente inusual. Presentamos el caso de una paciente joven, con sintomatología ocasionada por un PG funcionante bilateral.
Se trata de una mujer de 29 años, de raza negra, natural de Kenia, con hipertensión arterial (HTA) diagnosticada 2 meses antes y en tratamiento farmacológico con doble terapia antihipertensiva y pobre respuesta al tratamiento. No refería hábitos tóxicos. Antecedentes familiares: diabetes y no HTA.
Acude a urgencias por un cuadro de vómitos incoercibles y cifras tensionales elevadas, asociando malestar general. Refiere tumoración submandibular derecha desde hace 6 meses, dolorosa, no estudiada, únicamente tratada con antiinflamatorios y antibióticos por el médico de atención primaria. Asocia además pérdida de peso de aproximadamente 7kg, estreñimiento y sudoración matutina profusa en los 2 últimos meses.
A la exploración física se encuentra afebril, consciente y orientada, sin focalidad neurológica. La auscultación cardiopulmonar es normal. Manifiesta dolor en epigastrio, sin defensa ni distensión abdominal. Ausencia de adenopatías axilares e inguinales. Presenta una masa submandibular derecha, con dolor a la palpación, fluctuante en sentido lateral, que transmite el latido carotídeo, con ausencia de soplo cervical. Pulsos positivos a todos los niveles. Cifras tensionales de 220/120.
Pruebas complementarias: analítica sistemática con parámetros normales. Marcadores tumorales negativos. Hormonas tiroideas dentro de la normalidad. Proteinograma sérico normal. ECG: episodios aislados de taquicardia sinusal.
Ante la sospecha de PG carotídeo, por la presencia de una masa submandibular fluctuante, asociada a HTA de difícil manejo y cuadro general con pérdida de peso, se cuantifican los niveles de catecolaminas en suero y orina de 24horas, y se solicitan las pruebas de imagen correspondientes.
Se obtienen los siguientes resultados: noradrenalina 12.424mcg/24h (valor normal -85); dopamina 8.210mcg/24h (valor normal 1-498); ácido venilmandélico 76mg/24h (valor normal 2-7); ácido homovalínico 16mcg/24h (valor normal 0-6); ácido 5 OH indol acético 18mg/24h (valor normal 0,7-8). Parámetros muy por encima de los valores normales.
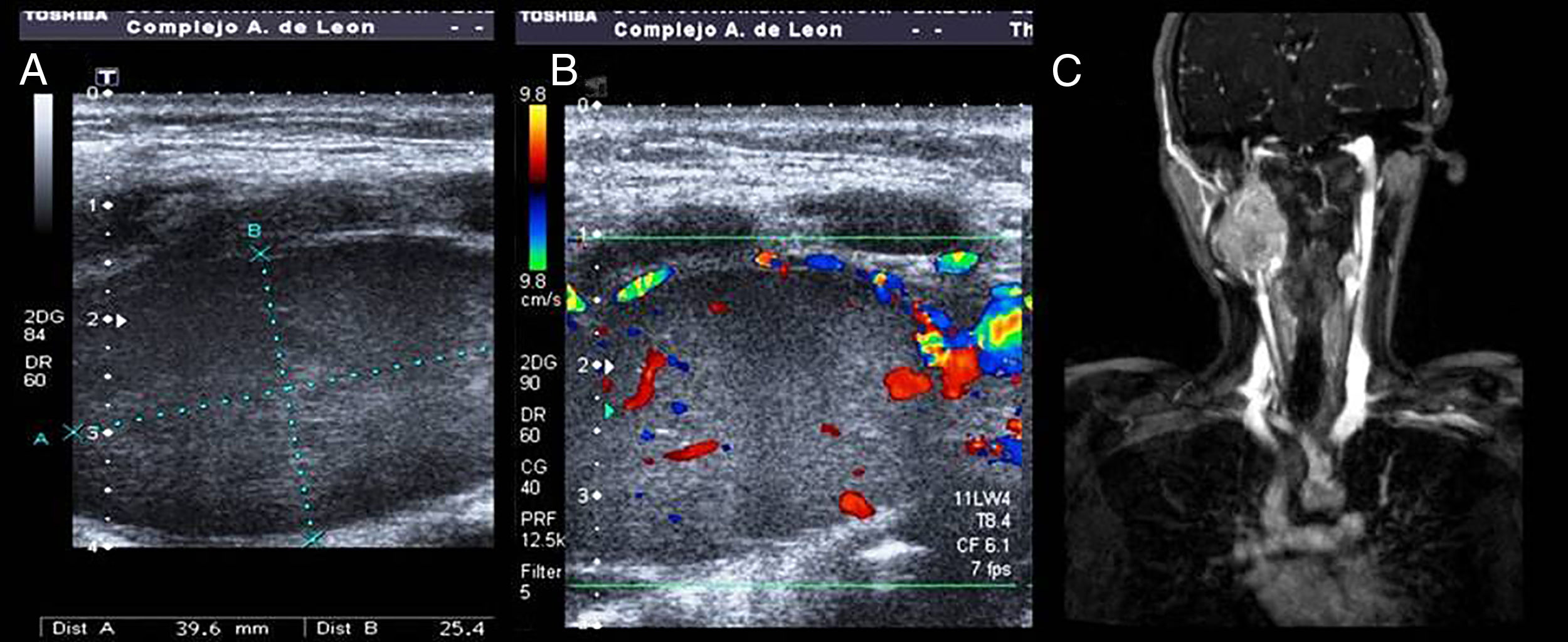
La eco-doppler muestra una masa redondeada, hipoecoica, heterogénea e hipervascularizada. La angioTC da como resultado de una masa hipercaptante con diámetro de 4,3×3,2cm, que produce desplazamiento anterior de la carótida interna y externa derechas. Así mismo de identifica tumoración de 1cm. de diámetro al nivel de la bifurcación carotídea izquierda. Según la clasificación anatómica de Shamblin para los PG carotídeos el derecho correspondería a un tipo iii (rodeando totalmente ambas carótidas) y el izquierdo a un tipo i (tumor pequeño sin invasión de los vasos adyacentes).
Mediante AngioRM y angiografía de troncos supraaórticos se detecta lesión sólida, con patrón en «sal y pimienta», vascularizada, al nivel de la bifurcación carotídea derecha. Se completó el estudio con tomografía toracoabominal, sin hallazgos patológicos (fig. 1).
A: Eco-doppler en escala de grises que muestra el gran tamaño del paraganglioma carotídeo derecho. B: Eco-doppler color que muestra la hipervascularización del paraganglioma carotídeo derecho. C: Imagen de resonancia magnética en corte coronal donde se pueden visualizar ambos paragangliomas carotídeos bilaterales.
Con el resultado de las pruebas de imagen, en las que visualizamos una tumoración interrelacionada con la horquilla carotídea, la clínica acompañante y los datos analíticos, se realiza el diagnóstico de PG carotídeo bilateral productor de catecolaminas.
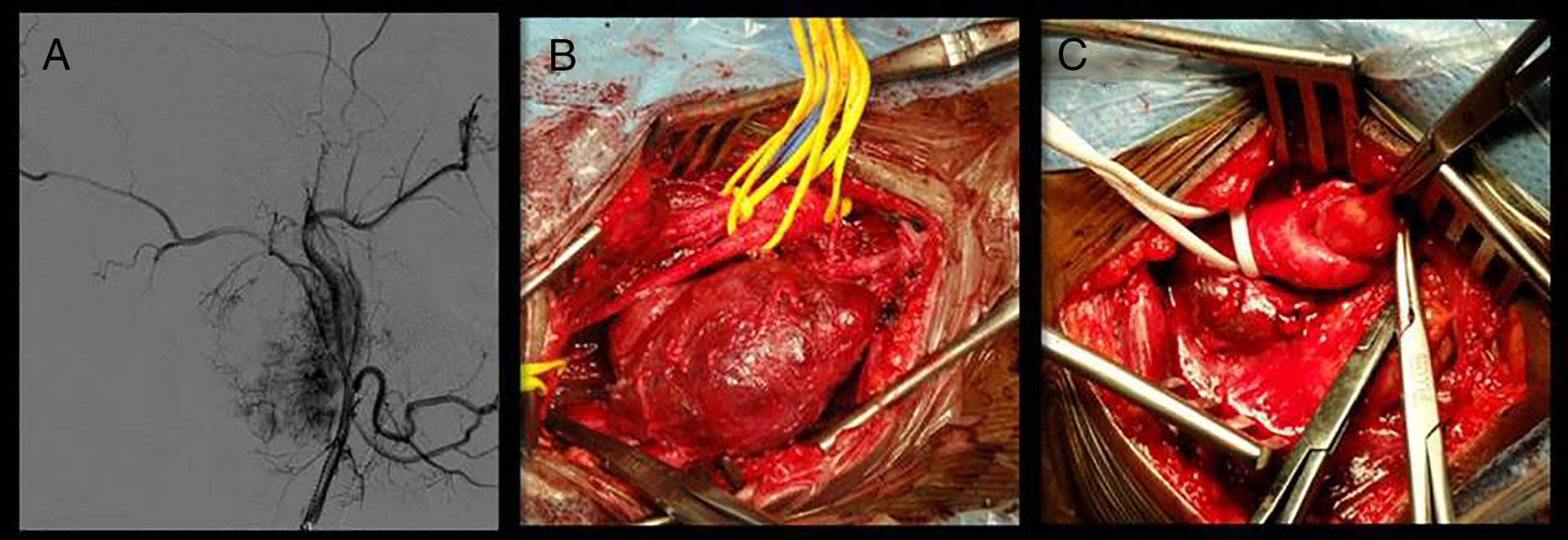
Debido al gran tamaño de la masa, y a la presencia de hipervascularización por arterias nutricias, dependientes de la carótida externa, se decide realizar embolización selectiva con microcoils del PG derecho.
Al mes la paciente ingresa programada para intervención quirúrgica, realizándose una resección completa del PG carotídeo derecho. Dos meses después se lleva a cabo la extirpación subadventicial del pequeño PG izquierdo. Durante todo este tiempo la paciente precisó tratamiento médico coadyuvante con metoclopramida, bloqueadores beta y fenoxibenzamina (fig. 2).
El estudio anatomopatológico describe la pieza como hipervascularizada y encapsulada, con un patrón de células cromafines que expresan marcadores neuroendocrinos, lo que confirma el diagnóstico de PG carotídeo.
En las sucesivas revisiones la paciente se encontraba asintomática, con cifras tensionales controladas, sin necesidad de tratamiento antihipertensivo. Los niveles de catecolaminas estaban dentro de la normalidad y permanecía sin signos de recidiva con control ecográfico.
Los PG carotídeos tienen una incidencia muy baja (0,01%), no obstante son los más frecuentes de la región cervicofacial (60-80%). Su presentación bilateral es inusual, ocurriendo en un 5-10% en formas esporádicas, y en un 30% en familiares (patrón autosómico dominante)1–3.
Tan solo el 1% de los PG carotídeos producen catecolaminas, generando un síndrome general con HTA, palpitaciones, sudoración y vómitos. Es importante descartar la existencia de feocromocitomas o PG extrasuprarrenales asociados.
Existen muy pocos casos de PG carotídeos productores de dopamina reportados en la literatura4,5. En estos casos es necesaria la medición perioperatoria de las catecolaminas séricas, el tratamiento con bloqueo α- y β-adrenérgico y la manipulación delicada durante la intervención5.
El tratamiento de elección es la extirpación quirúrgica6. Debe realizarse una resección precoz del PG, debido al mejor manejo cuando son pequeños y están poco adheridos, siendo más fácilmente extirpables, con una menor incidencia de complicaciones3. Cuando el PG es bilateral se aconseja extirpación en 2 tiempos, con una diferencia de 2-3 meses.
La embolización preoperatoria ofrece buenos resultados en PG de gran tamaño e hipervascularizados. Disminuye la pérdida sanguínea y el tiempo operatorio, facilitando su resección4,7,8. Debe realizarse de forma superselectiva a través de ramas nutricias procedentes de la carótida externa, que suelen ser las principales arterias aferentes y cuya embolización no supone riesgo de daño cerebral2,3,8.
Los PG son tumores neuroendocrinos que expresan receptores somatostatinérgicos, por lo tanto, pueden obtenerse imágenes mediante gammagrafía con receptores de somatostatina. Debido a su alta sensibilidad, la gammagrafía con octreoscan es un buen método para el determinar extensión tumoral y el seguimiento en estos pacientes9.
Presentado en 60° Congreso Nacional de la Sociedad Española de Angiología y Cirugía Vascular.