Presentamos el caso de un paciente con un adenoma de paratiroides que se manifiesta en forma de crisis hipercalcémica, situación poco común y que precisa tratamiento urgente.
We present the case of a man diagnosed with a parathyroid adenoma which presented as a hypercalcaemia crisis; an uncommon situation and which required urgent treatment.
Merece la pena recordar que más del 80% de los hiperparatiroidismos primarios (HPP) son diagnosticados en atención primaria en forma de pequeñas elevaciones del calcio sérico detectadas en analíticas de rutina.
La hipercalcemia del adenoma paratiroideo suele ser estable, de evolución crónica y leve (menor de 1mg/dl por encima del límite de la normalidad) y rara vez aparece una hipercalcemia extrema de evolución aguda (crisis paratiroidea), que suele deberse a otras etiologías (neoplasias) o a tumores paratiroideos muy secretores como los carcinomas.
Caso clínicoSe trata de un paciente de 62 años, fumador de 20 cigarrillos/día y bebedor importante desde hace 3 años, fundamentalmente de fines de semana y con frecuentes episodios de intoxicación. Niega ingesta de fármacos.
Seis meses antes del ingreso comienza con síndrome general y una semana antes vómitos, disminución de la ingesta y oligoanuria. Es valorado en urgencias del hospital, donde se detecta insuficiencia renal (creatinina 7,02mg/dl) e hipercalcemia (15,73mg/dl).
Estaba consciente aunque algo desorientado, eupneico, deshidratado y bien perfundido. Sin masas en el cuello. Auscultación normal y abdomen no doloroso sin masas ni megalias.
Los iones en orina eran indicativos de alteración prerrenal y la ecografía urológica descartaba obstrucción así como litiasis o nefrocalcinosis. El electrocardiograma no mostraba alteraciones del QT y la radiografía de tórax era normal.
La hormona paratiroidea (PTH) estaba elevada (267 pg/ml). Entre el resto de pruebas complementarias el cortisol basal, proteinograma, hormonas tiroideas y antígeno prostático específico (PSA) resultaron normales. La velocidad de sedimentación globular (VSG) era de 60 y se detectó proteinuria de Bence-Jones con banda monoclonal kappa de 0,7g/24h.
El paciente fue atendido en la unidad de observación donde se administraron 4mg de ácido zoledrónico y se comenzó con hidratación intravenosa. Al día siguiente presentaba mejoría de la función renal pero cifras de hipocalcemia (6,33mg/dl) por lo que ingresa en la unidad de cuidados intensivos para reposición intravenosa con gluconato cálcico y monitorización. Tras varios días se le dio el alta a planta con normalización bioquímica y buen estado general.
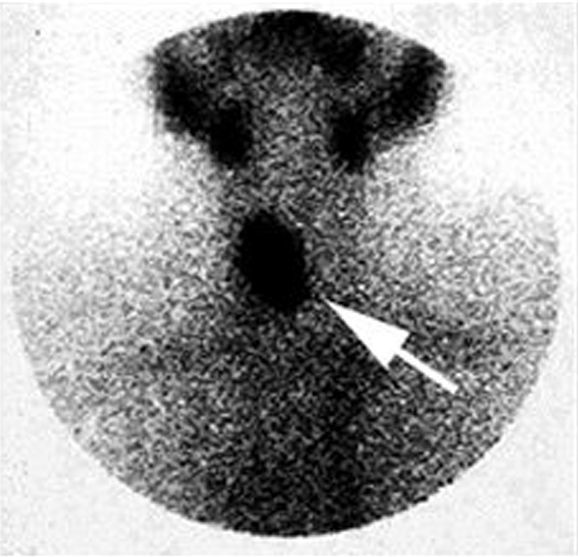
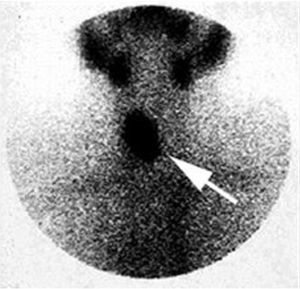
Ante el diagnóstico de HPP se pidió una gammagrafía con tecnecio-sestamibi que mostró captación de una glándula paratiroides y fue remitido a cirugía, que extirpó un adenoma (fig. 1).
DiscusiónLa hipercalcemia es un problema relativamente común. Entre sus causas, el HPP y las neoplasias suponen el 90% y por lo tanto ambas deben estar incluidas en el diagnóstico diferencial.
Una vez confirmada, la prueba guía va a ser la medición de PTH de forma simultánea a la determinación de la cifra de calcio sérica. Su valor por encima del límite de la normalidad nos daría el diagnóstico de HPP, aunque previamente debemos descartar el consumo de algunos fármacos (litio y tiazidas) y excluido la hipercalcemia hipocalciúrica familiar, dado que estas circunstancias pueden elevar la PTH.
El HPP se caracteriza por un exceso de secreción de hormona paratiroidea, superior a las necesidades del organismo, dando lugar a hipercalcemia y trastornos óseos y renales en grado variable1.
Es más frecuente a partir de la quinta década de la vida y en mujeres. Suele deberse a un adenoma paratiroideo en un 80% de los casos. Menos de un 20% se debe a hiperplasia y un 1% a carcinoma.
Aunque la forma de presentación más habitual es la hipercalcemia asintomática, ésta puede ser atípica. Esto incluye un amplio espectro de alteraciones en la homeostasia del calcio, desde severa y sintomática (crisis paratiroidea) hasta HPP normocalcémico.
La crisis paratiroidea, forma de presentación en nuestro paciente, es rara, y la probabilidad de hallarse en un adenoma paratiroideo es del 1-2%. Se caracteriza por una hipercalcemia severa (mayor de 15mg/dl) y marcados síntomas, en particular disfunción del sistema nervioso central. En algunos casos ocurre en pacientes ya diagnosticados de HPP, mientras que en otros es su primera manifestación. No se conoce bien el mecanismo de desarrollo pero pudiera estar en relación con una depleción de volumen o enfermedad intercurrente2.
En la exploración física no suele haber hallazgos significativos ya que son raramente palpables.
En cuanto a los hallazgos de laboratorio, podemos encontrar:
- •
Insuficiencia renal por depleción de volumen, litiasis o nefrocalcinosis.
- •
Hipofosfatemia secundaria a aumento de PTH.
- •
Hipomagnesemia.
- •
Anemia normocítica normocrómica.
Y además parece que está aumentada la prevalencia de gammapatía monoclonal, dato que vemos en nuestro paciente. Mientras que en la población general es del 1%, en pacientes con HPP puede llegar al 10%, siendo más frecuente esta asociación cuanto más severa sea la enfermedad. En algún caso incluso se ha visto la coexistencia de HPP y mieloma múltiple3.
El diagnóstico se establece por la presencia de hipercalcemia asociada a niveles inapropiadamente altos de PTH, siempre y cuando se hayan excluido antes los mencionados fármacos y la hipercalcemia hipocalciúrica familiar (calcio en orina bajo). Una vez hecho el diagnóstico bioquímico hay que decidir si se opera o no4. Si se opta por no hacer intervención quirúrgica, no tienen sentido las pruebas de localización. Éstas sólo harían falta para matizar el tipo de cirugía y sobre todo muy útiles para la localización de adenomas ectópicos. Las más rentables son la ecografía y la gammagrafía con tecnecio-sestamibi5.
En cuanto al tratamiento, hay que considerar la intensidad de la hipercalcemia y la presencia de síntomas. Las elevaciones leves-moderadas (< 13mg/dl), si no son sintomáticas no precisan tratamiento. Sin embargo, las cifras superiores a 14mg/dl necesitan tratamiento urgente incluso en ausencia de síntomas.
Se deben tomar 2 tipos de medidas:
- •
Primero infusión de suero salino para corregir la deshidratación y aumentar la excreción urinaria de calcio6.
- •
El segundo paso iría encaminado a revertir el mecanismo patogénico de la hipercalcemia, habitualmente disminuyendo el remodelado óseo y el tratamiento etiológico de la enfermedad. En este caso cirugía (tabla 1).
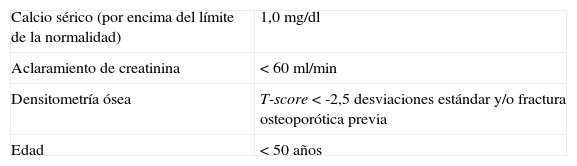
Tabla 1.Indicaciones quirúrgicas (2008)
Calcio sérico (por encima del límite de la normalidad) 1,0 mg/dl Aclaramiento de creatinina < 60 ml/min Densitometría ósea T-score < -2,5 desviaciones estándar y/o fractura osteoporótica previa Edad < 50 años Fuente: Bilezikian JP et al4.
En la actualidad los bifosfonatos (ácido zoledrónico) constituyen la base del tratamiento de la hipercalcemia sintomática, al inhibir la actividad osteoclástica. Es importante conocer que las cifras de calcio disminuyen a partir del segundo día y su efecto se mantiene un mes. Son el tratamiento de elección de la hipercalcemia asociada a cáncer. Se debe tener cuidado con su uso porque se han descrito casos de hipocalcemia secundaria, con mayor frecuencia si se administra en situación de insuficiencia renal7, déficit de vitamina D o hipoparatiroidismo no conocido. Se debe reducir la dosis si el filtrado glomerular es menor de 60ml/min y no está aconsejado si es inferior a 30ml/min8.