Os abcessos cervicais profundos são infeções potencialmente mortais se ocorrerem complicações como insuficiência respiratória, pericardite, trombose venosa, mediastinite e choque sético, sobretudo em doentes imunocomprometidos como os diabéticos. A sua incidência tem vindo a diminuir desde a introdução da antibioterapia. No entanto, continuam a ser descritos alguns casos que constituem desafios diagnósticos e terapêuticos. Os autores descrevem o caso de uma mulher de 63 anos, com diabetes mellitus tipo 2, internada no serviço de otorrinolaringologia por abcesso cervical profundo, sem ponto de partida identificável. A doente tinha diabetes conhecida há cerca de 10 anos, medicada em ambulatório com antidiabéticos orais, com mau controlo metabólico (HbA1c=9,2%). A TC cervical mostrava um abcesso parafaríngeo direito com 13mm de diâmetro com ligeira compressão da via aérea, estendendo‐se até ao bordo inferior do lobo direito da tiroide, com diâmetro longitudinal de cerca de 85mm. Foi submetida a drenagem do abcesso e antibioterapia empírica com gentamicina e clindamicina, tendo tido alta com bom controlo metabólico sob insulinoterapia. A pesquisa do bacilo de Koch e os exames micológico e bacteriológico revelaram‐se negativos. Cerca de 10 dias após a alta, foi reinternada para nova drenagem do abcesso e antibioterapia endovenosa com imipenem/cilastatina por 8 dias, sem isolamento cultural, mas com resolução do quadro clínico. Com este caso, pretendemos salientar que as infeções cervicais profundas em diabéticos cursam com uma evolução clínica mais grave, associam‐se a pior prognóstico e exigem um período de internamento mais prolongado, por vezes com necessidade de reinternamento, acarretando, por isso, maiores custos e morbilidade. O bom controlo metabólico, a deteção precoce de condições potencialmente letais e o tratamento médico e cirúrgicoatempados tornam‐se essenciais na boa evolução do quadro clínico.
Deep neck infections may be lethal if life‐threatening complications occur, such as descending mediastinitis, pleural empyema, pericardial effusion, epidural abscess, adult respiratory distress syndrome and septic shock, particularly in immunocompromised hosts such as diabetic patients. The occurrence of deep neck infections has been declining since the advent of antibiotic therapy; however, they do still occur and represent challenging diagnostic and treatment cases. The authors describe a case of a 63‐year‐old woman with type 2 diabetes mellitus diagnosed 10 years ago treated with oral antidiabetic drugs with poor glycemic control (HbA1c=9.2%) that was admitted in Otolaryngology department for surgical drainage of a deep neck infection with unclear source. The neck CT scan showed a right parapharyngeal abscess with 13mm diameter with slight compression of the upper airway, extending to the lower edge of the right lobe of the thyroid gland with a longitudinal extent of about 85mm. The patient was discharged on antibiotic therapy for one week after 8 days of intravenous gentamicin and clindamycin and on insulin therapy with good glycemic control. The results of microbiologic culture of the purulent collection from surgery were negative as well as Koch Bacillus test. Ten days after discharge she was re‐admitted for surgical drainage of the same abscess. She presented a good clinical course and cultures were negative once more. With this case report we want to point out that the clinical course of deep neck infections in diabetic patients is more severe, carries out a worst prognosis and requires a longer stay in hospital, sometimes with need for re‐admittance and leading to higher costs and morbidity. The combination of appropriate intravenous antibiotic therapy, surgical drainage, securing of airway and good metabolic control are recognized cornerstones of the treatment.
Os diabéticos têm maior propensão que a população não diabética para desenvolverem infeções devido a uma série de fatores sistémicos e locais, como o comprometimento da resposta imunitária mediado pela hiperglicemia, a insuficiência vascular, a neuropatia sensitiva periférica, a neuropatia autonómica e a colonização da pele e mucosas por agentes bacteriológicos como o Staphylococcus aureus e as espécies de Candida1,2. Além disso, devido ao compromisso imunitário, as manifestações clássicas, como febre e toxicidade sistémica, assim como os sinais locais, nomeadamente eritema, edema e flutuação, podem estar ausentes, condicionando atraso no diagnóstico e tratamento3.
Os abcessos cervicais profundos podem ocorrer em qualquer idade e as causas mais frequentes são focos séticos dentários (a origem mais comum em adultos, responsável por cerca de 50‐70%), e infeções faríngeas e amigdalinas (sobretudo em crianças). Menos comuns são as injeções de estupefacientes/fármacos nas grandes veias do pescoço, os traumatismos, as infeções das glândulas salivares, a introdução traumática de corpos estranhos no local e a introdução involuntária de corpos estranhos pelas crianças4–6. Em cerca de 20% dos casos, a etiologia não é identificada7. A obtenção de zaragatoas do local de infeção, com antibiograma, poderá permitir o isolamento do agente e ajuste da antibioterapia. As hemoculturas devem ser apenas requisitadas se existir suspeita de sépsis8. As infeções causadas por agentes do grupo Streptococcus milleri (GSM) – Streptococcus anginosus, Streptococcus constellatus e Streptococcus intermedius –, comensais da mucosa oral, costumam formar abcesso e processo necrosante, independentemente do doente ser diabético ou não. A infeção por GSM caracteriza‐se por produção de enzimas que consomem a mucosa dos tecidos e de substâncias imunossupressoras que comprometem a capacidade fagocítica e bactericida dos neutrófilos, já comprometidas no doente diabético. Além disso, as bactérias do GSM promovem o crescimento dos anaeróbios da cavidade oral, resultando numa infeção sinérgica9,10.
A sua incidência tem vindo a diminuir desde a introdução da antibioterapia11; contudo, estão ainda descritas algumas séries recentes de casos12–14. Se não atempadamente tratada, a infeção pode progredir rapidamente, espalhar‐se pelos espaços cervicais profundos e causar mediastinite (sobretudo se o abcesso for retroamigdalino, por disseminação aos espaços retrofaríngeo e parafaríngeo), pericardite, sépsis e edema laríngeo (exigindo entubação orotraqueal para manter a via aérea patente)2,15.
O quadro clínico cursa habitualmente com sintomatologia de acordo com o ponto de partida da infeção, assim como disfagia, disfonia, dispneia, trismo, estridor16,17. No exame físico, a cavidade oral deve ser observada com especial atenção para as peças dentárias, hipertrofia amigdalina, exsudado purulento, desvio da úvula, adenomegalias, edema, rubor e calor da região cervical. Nos casos mais graves, podem ser observados sinais como taquipneia, baixa saturação periférica de oxigénio, cianose, retração intercostal e/ou tiragem supraclavicular, indiciando compromisso respiratório1,18.
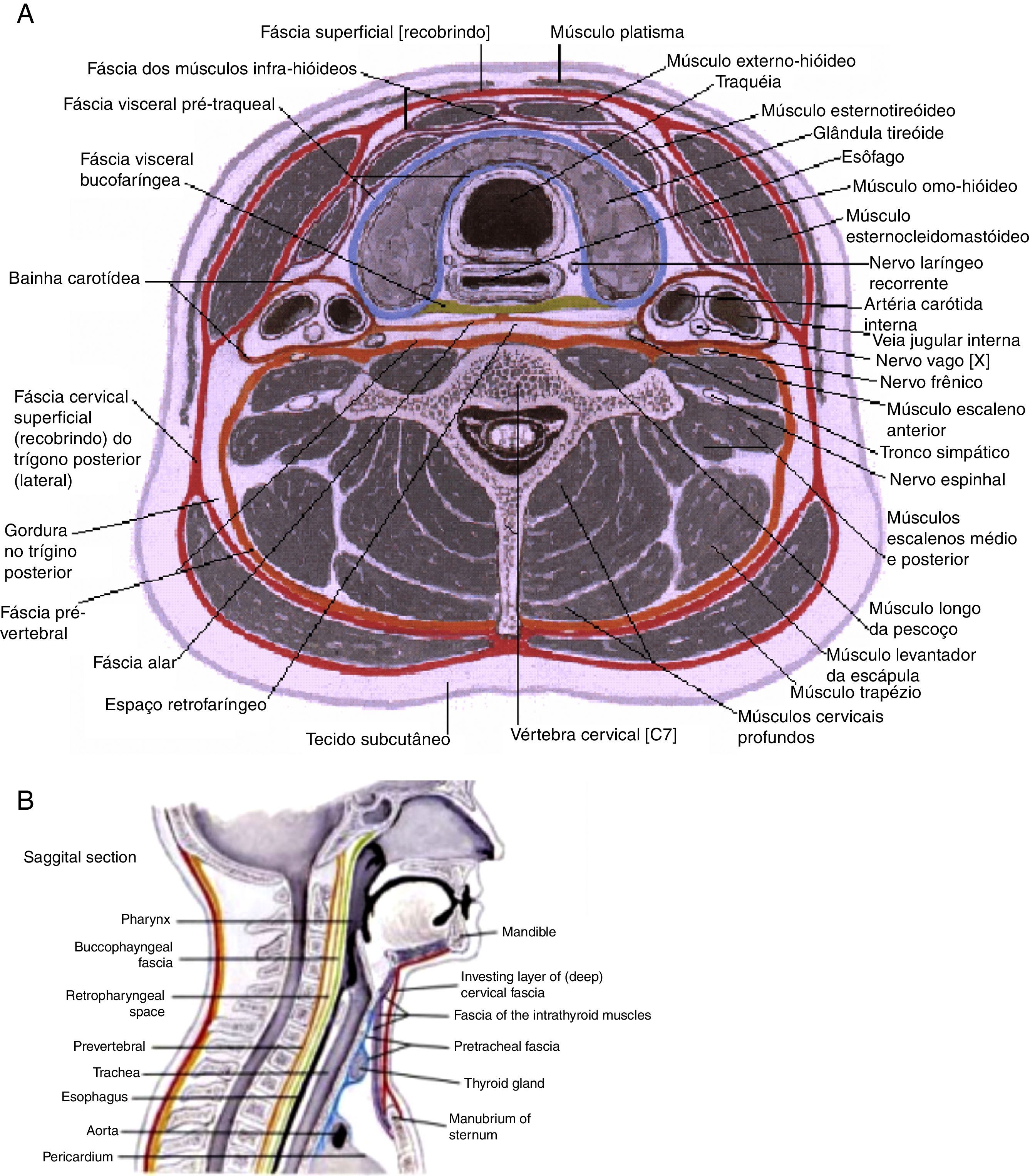
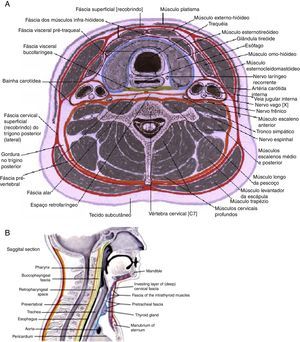
Por forma a efetuar o diagnóstico precoce e o tratamento atempado dos abcessos cervicais profundos e suas potenciais complicações, são necessários conhecimentos acerca das estruturas do pescoço (fig. 1), corrente linfática, microbiologia, risco de complicações e outros fatores que possam agravar o curso destas infeções, como a diabetes mellitus.
Fáscias cervicais.
A: espaços cervicais profundos, esquema de corte axial. B: espaços cervicais profundos, esquema de corte sagital. Fonte: Atlas digital, J. Netter23.
As fáscias cervicais e as suas subdivisões determinam a formação de espaços virtuais, conhecidos como espaços cervicais profundos (ECP), normalmente úteis para o deslizamento dos vários constituintes do pescoço, durante os seus movimentos. As fáscias podem ser divididas em fáscia cervical superficial (FCS) e fáscia cervical profunda (FCP). A FCS é constituída por tecido celular subcutâneo que se estende da região zigomática até ao tórax e axilas e envolve, em sua espessura, os músculos da expressão facial e o platisma. Essa fáscia é separada da FCP por um espaço virtual onde há gânglios, nervos e vasos, destacando‐se a veia jugular externa. A FCP é comumente subdividida em 3 camadas: superficial, média e profunda. A camada superficial da FCP (CSFCP) circunda totalmente o conjunto dos elementos constituintes do pescoço e delamina‐se para envolver, bilateralmente, os músculos esternocleidomastoideo, trapézio e as glândulas parótida e submandibular. A camada média da FCP (CMFCP) envolve os músculos pré‐tiroideus, esôfago, faringe, laringe, traqueia e glândula tiroide. É, por esse motivo, subdividida em 2 porções: muscular e visceral. A camada profunda da FCP, da mesma forma que a camada superficial, forma um revestimento completo da região, porém mais profundo, recobrindo os músculos escalenos, elevador da omoplata e esplénio da cabeça. É subdividida em 2 camadas denominadas fáscia pré‐vertebral e fáscia alar. É sobre a CPFCP que se encontram os elementos do feixe vásculo‐nervoso do pescoço e o nervo frénico.
Os ECP são espaços formados entre as fáscias cervicais ou suas divisões, e podem ser divididos em espaços supra‐hioideus, infra‐hioideus e espaços localizados ao longo de todo o pescoço.
Acima do osso hioide, bilateralmente, temos os seguintes: espaço submandibular, subdividido em espaços submaxilar e sublingual, separados pelo músculo milo‐hioideo; espaço mastigador, onde encontramos o ramo ascendente da mandíbula, o músculo masseter, a musculatura pterigóidea e porção inferior do músculo temporal; espaço parotídeo, bilateralmente, que contém a glândula parótida, o nervo facial e seus ramos, e os gânglios linfáticos profundos da região; espaço parafaríngeo, bilateralmente, subdividido em porções pré‐estilóideia e pós‐estilóideia, separadas pelo músculo tensor do véu palatino no nível da nasofaringe e pelo constritor da faringe no nível da orofaringe. O único ECP localizado exclusivamente abaixo do osso hioide é o espaço visceral anterior ou compartimento visceral do pescoço, formado pelas 3 camadas da FCP, onde estão contidas a glândula tiroide, a laringe, a faringe, a traqueia e o esôfago cervical. Entre os espaços situados ao longo de todo o pescoço distinguem‐se: o espaço retro‐faríngeo, localizado entre a divisão visceral da CMFCP (posterior à faringe e ao esófago) e a fáscia alar da CPFCP. Esse espaço tem seu limite superior ao nível da base do crânio e seu limite inferior ao nível da 1.a ou 2.a vértebra torácica; o chamado danger space, imediatamente posterior ao espaço retro‐faríngeo, localizado entre a fáscia alar da CPFCP e a fáscia pré‐vertebral da CPFCP, estendendo‐se da base do crânio até ao nível do diafragma; o espaço pré‐vertebral, imediatamente posterior ao «danger space», localizado entre a fáscia pré‐vertebral da CPFCP e a coluna cervical, estendendo‐se da base do crânio ao cóccix; o espaço vascular ou espaço visceral vascular ou espaço visceral lateral, que contém o feixe vásculo‐nervoso principal do pescoço (artérias carótidas comum, interna e externa, veia jugular interna e nervo vago) e é formado por contribuição das 3 camadas da FCP.
Mulher de 63 anos, com diabetes mellitus tipo 2, diagnosticada há cerca de 10 anos, seguida pelo médico de família com periodicidade semestral. Negava complicações macrovasculares da diabetes, desconhecia nefropatia e retinopatia diabéticas (último rastreio há 5 anos) e não tinha queixas sugestivas de neuropatia periférica sensitiva. Encontrava‐se medicada com metformina 2.000mg/dia, acarbose 50mg/dia e gliclazida LM 30mg/dia e efetuava autovigilância glicémica capilar cerca de 2 vezes por semana, em jejum, referindo valores por volta dos 250mg/dL. Tinha excesso ponderal (IMC=28,9 kg/m2), antecedentes de hipertensão arterial medicada com losartan 100mg/dia e dislipidemia medicada com atorvastatina 10mg/dia. Sem outras patologias conhecidas e sem antecedentes familiares relevantes.
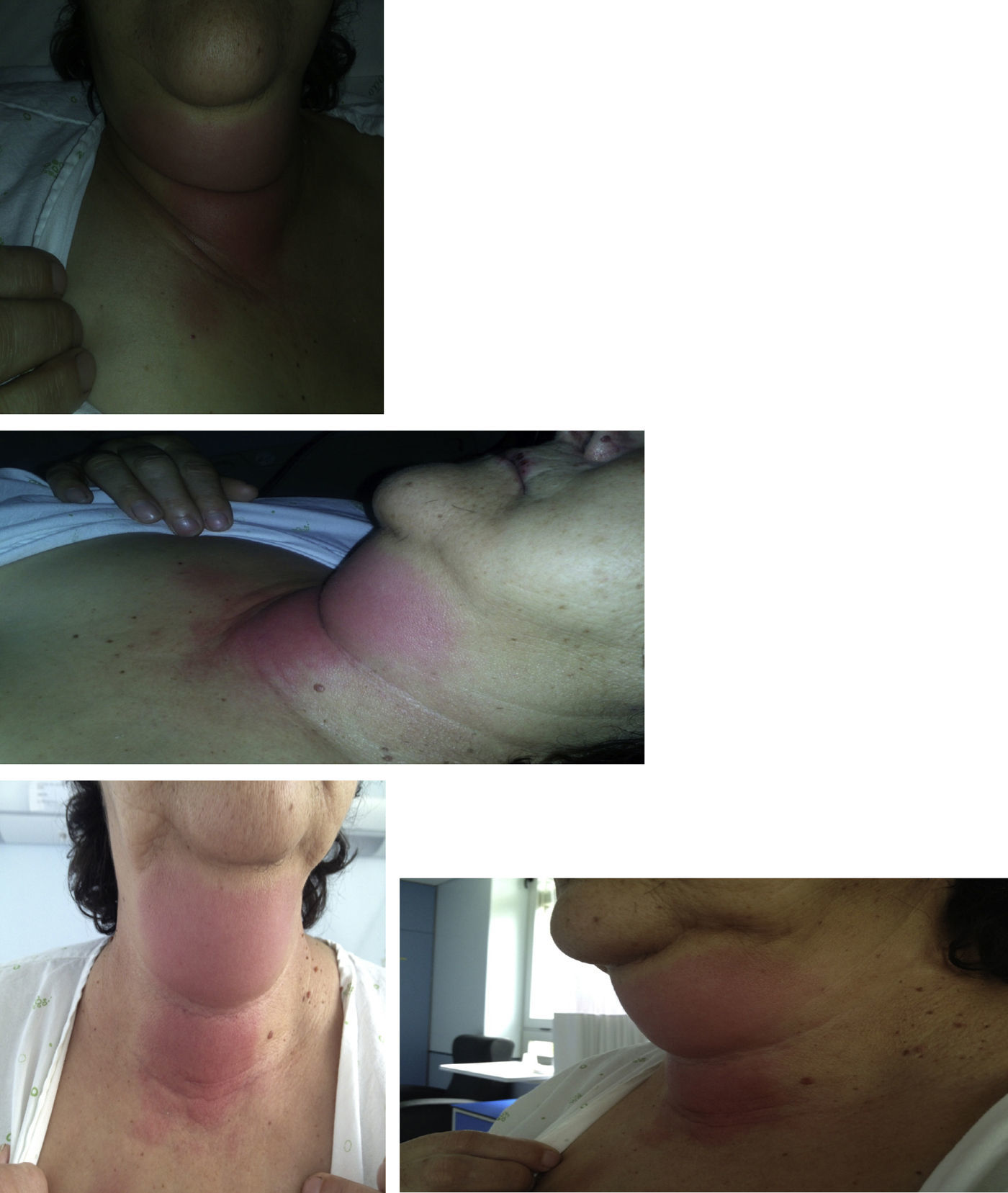
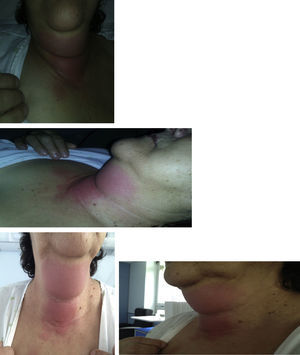
Em janeiro de 2012, recorreu ao serviço de urgência da nossa instituição por quadro com cerca de uma semana de evolução caraterizado por odinofagia, disfagia inicialmente para sólidos, posteriormente para líquidos, e que a impedia, nos últimos 3 dias, de fazer a medicação. Referia ainda cervicalgia, sem febre, arrepios, trismos, rouquidão, nem sintomatologia de outros aparelhos e sistemas, nomeadamente respiratório. Ao exame objetivo apresentava edema cervical com calor e rubor da região submentoniana até à articulação esternoclavicular (fig. 2). As peças dentárias encontravam‐se em mau estado, com ausência de algumas, e na orofaringe identificava‐se apenas rubor, sem hipertrofia, exsudado ou desvio da úvula. Apresentava lesões de herpes em fase de cicatrização ao nível do lábio superior.
O estudo analítico revelou parâmetros sistémicos de inflamação e mau controlo metabólico, com taxa de filtração glomerular normal e excreção de albumina em urina ocasional, 41,1mg/g creatinina, sem alterações no sedimento urinário (tabela 1).
Estudo analítico da doente
| Análises | Resultado | Valores de referência |
|---|---|---|
| Hemoglobina | 11,9 | 12,0‐16,0 (g/dL) |
| Plaquetas | 289 | 150‐400 (x 109/L) |
| Leucócitos Neutrófilos Linfócitos | 16,80 78,5 10,0 | 4,0‐11,0 (x 109/L) 53,8‐60,8 (%) 4,7‐8,7 (%) |
| PCR | 430,7 | <3,0 (mg/L) |
| Ureia Creatinina | 34 0,60 | 10‐50 (mg/dL) 0,6‐1,1 (mg/dL) |
| AST ALT GGT | 21 22 24 | 10‐31 (U/L) 10‐31 (U/L) 7‐31 (U/L) |
| HbA1c | 9,2 | 4,0‐6,0 (%) |
| Glicose | 231 | 75‐110 (mg/dL) |
| Excreção urinária de albumina em sedimento ocasional | 41,4 | <30 (mg/g Cr) |
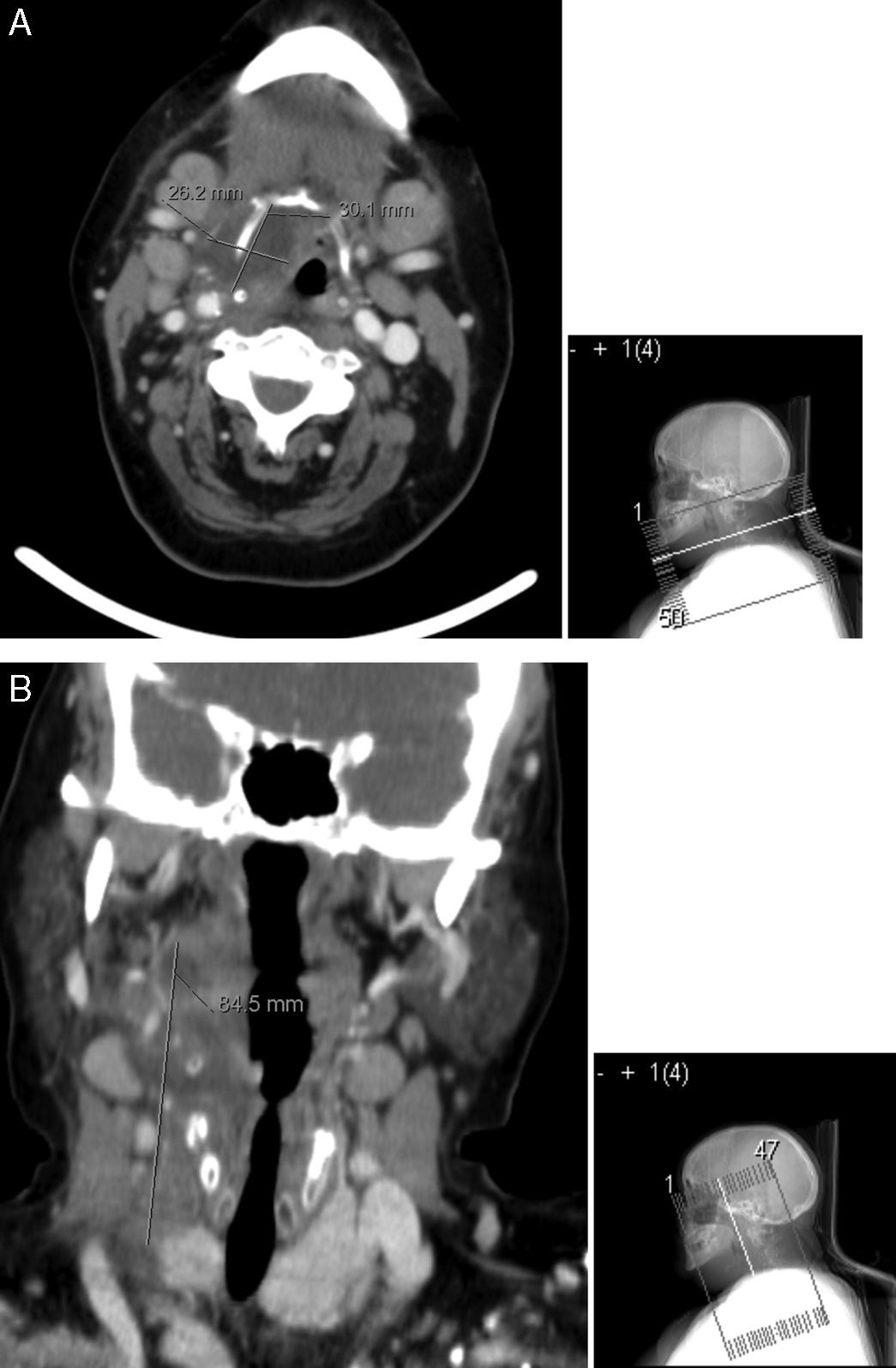
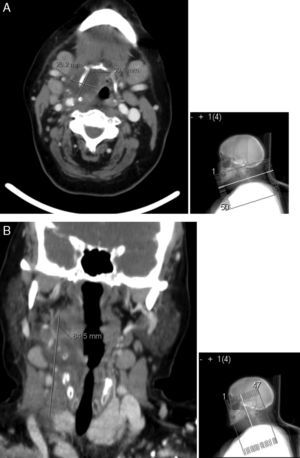
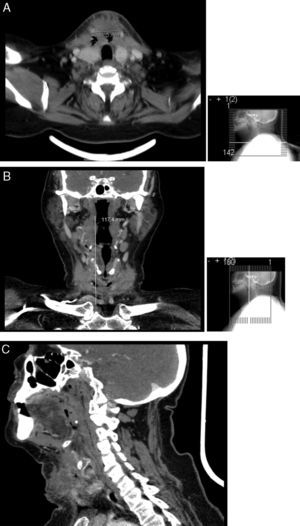
Efetuou tomografia axial computorizada (TC) cervical, que identificou abcesso parafaríngeo direito com 13mm de diâmetro, com ligeira compressão da via aérea, até ao bordo inferior do lobo direito da tiroide, com uma extensão longitudinal de cerca de 85mm; o abcesso envolvia a metade direita do osso hioide, apresentando um diâmetro máximo a este nível de 30mm. A TC revelou ainda densificação dos tecidos moles da região submentoniana, compatível com alterações inflamatórias e adenomegalias cervicais bilaterais (fig. 3).
A doente iniciou antibioterapia empírica endovenosa, com gentamicina e clindamicina, e foi submetida a drenagem do abcesso cervical – incisão na região paramediana direita ao nível do osso hioide e dissecção do tecido celular subcutâneo, com exploração da região do osso hioide e submandibular direita, com evidência de saída de conteúdo purulento. As punções aspirativas na região do polo inferior da amígdala direita foram negativas. A doente iniciou insulinoterapia à admissão, sob orientação da endocrinologia e evoluiu de forma favorável, sem intercorrências intra/pós‐operatórias. As zaragatoas do pús da região cervical revelaram exames bacteriológico, micológico e micobacteriológico (Ziehl‐Neelsen e exame cultural) negativos.
No 5.° dia pós‐operatório, observou‐se queda de 4g/L de hemoglobina (Hb=7,9g/L), sem perdas hemáticas visíveis. Efetuou transfusão de 2 unidades de concentrado eritrocitário e endoscopia digestiva alta, que revelou suspeita de neoformação gástrica sem sinais de hemorragia ativa. As biópsias de mucosa gástrica realizadas revelaram úlcera gástrica em cicatrização, sem sinais de malignidade, pelo que a doente foi orientada pela cirurgia geral para estudo em ambulatório.
Oito dias após o internamento, teve alta com insulinoterapia e bom controlo metabólico, orientada para consulta externa de cirurgia geral, endocrinologia e otorrinolaringologia, e medicada com amoxicilina/ácido clavulânico por mais 8 dias.
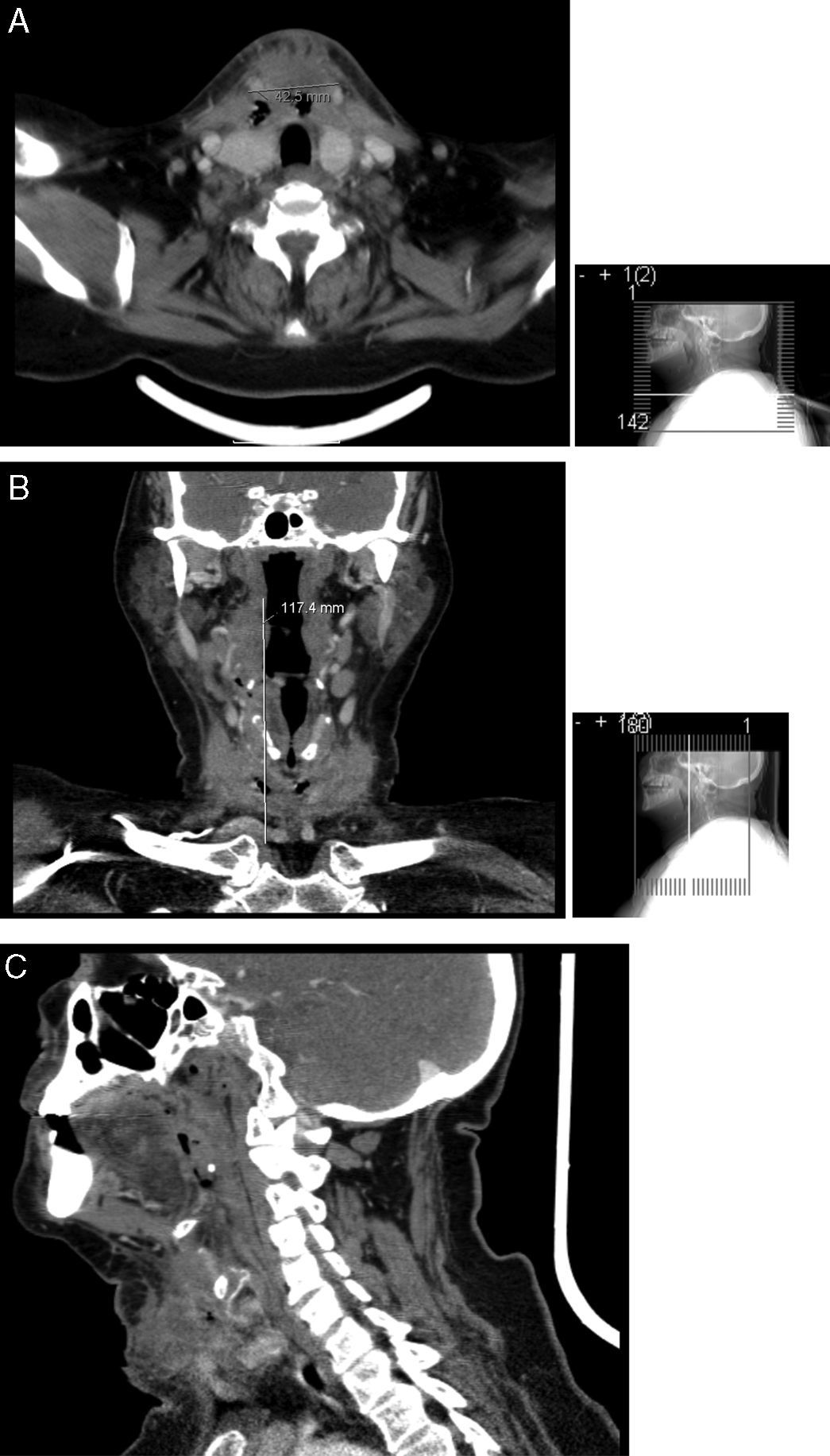
Cerca de 10 dias após a alta recorreu de novo ao serviço de urgência do nosso centro hospitalar por dor e tumefacção ao nível da região tiroideia com rubor e flutuação, sem febre nem compromisso respiratório. Analiticamente, apresentava parâmetros sistémicos de inflamação e a ecografia mostrou coleção cervical anterior volumosa, cujos planos mais profundos não eram acessíveis por ecografia. Efetuou TC cervical que revelou celulite cutânea e volumoso abcesso nos planos anteriores do pescoço, com cerca de 12cm de extensão, sendo o seu diâmetro transversal máximo de cerca de 45mm e estendendo‐se desde o plano imediatamente abaixo do maxilar inferior até quase ao plano das clavículas (fig. 4). Foi internada no serviço de otorrinolaringologia e submetida a nova drenagem cirúrgica, que decorreu sem intercorrências. O exame histológico do material suspeito identificou alterações compatíveis com processo inflamatório agudo necrosante, e as culturas bacteriológicas, micológicas e micobacteriológicas do pús foram negativas. No dia seguinte, por manter drenagem purulenta, fez‐se incisão inferior do pescoço, para permitir drenagem mais eficaz sem acumulação de pús no fundo de saco inferior, e iniciou antibioterapia endovenosa com imipenem/cilastatina, que manteve durante 8 dias. Os procedimentos decorreram sem intercorrências pós‐operatórias e a TC cervical, uma semana após admissão, revelou apenas densificação dos planos cervicais anteriores, pré‐osso hioide e anteriormente à cartilagem tiroide, em relação com alterações inflamatórias/pós‐cirúrgicas, gânglios cervicais reativos, sem evidência de coleções cervicais e sem alterações tomodensitométricas das glândulas tiroideia, submandibulares e parótidas. A doente evoluiu clínica e analiticamente de forma favorável, tendo tido alta para consulta externa, com bom controlo glicémico sob insulinoterapia.
Foi observada posteriormente em consulta de endocrinologia, tendo sido otimizado o controlo metabólico. Quatro meses após o último internamento, apresentava HbA1c=7,1% (Hb=13,8g/dL) sob metformina 2.000mg/dia e insulina insulatard 36 unidades de manhã e 20 unidades à ceia. Na consulta de reavaliação de otorrinolaringologia apresentava resolução completa do processo inflamatório, pelo que teve alta da consulta externa, orientada para estomatologia para tratamento das peças dentárias.
ComentáriosDescrevemos o caso clínico de uma doente diabética com mau controlo metabólico que foi internada 2 vezes por um mesmo abcesso cervical profundo, com necessidade de drenagem cirúrgica e antibioterapia empírica de largo espectro, sem que se tenha identificado microrganismo patogénico, nem ponto de partida de infeção.
Os abcessos cervicais profundos começam, muitas vezes, com quadro clínico de celulite dos tecidos moles numa área isolada, adjacente ao ponto de partida da infeção. Num indivíduo imunocompetente, as fáscias cervicais do pescoço e a resposta imunitária em princípio previnem a progressão da infeção. Contudo, a hiperglicemia sistémica e, portanto, o mau controlo metabólico comprometem a resposta imunitária, incluindo a função dos neutrófilos (resultando num compromisso da fagocitose e diminuição da ação bactericida), a imunidade celular e a função do complemento4,15. Assim, no doente diabético, as complicações podem surgir, exacerbando o quadro clínico, exigindo várias drenagens cirúrgicas, muitas vezes sem isolamento de agente nem identificação do foco sético original, internamentos prolongados e aumento da morbimortalidade, sendo essencial o bom controlo metabólico para a abordagem da infeção1,4,15,16. No caso descrito, a doente apresentava uma HbA1c à admissão de 9,2%, sob 3 antidiabéticos orais em doses submáximas, tendo iniciado insulinoterapia.
Os resultados bacteriológicos foram sempre negativos, provavelmente por se ter instituído precocemente antibioterapia de largo espectro. Relativamente à pesquisa do bacilo de Koch, em Portugal, sobretudo na região do grande Porto, a prevalência da tuberculose é ainda importante. Em 2009, estimava‐se uma prevalência de 13% e uma incidência de 24 casos/100 mil habitantes no país, que não lhe confere a categoria de país de baixa incidência (<20 casos/100 mil habitantes)19, números estes obtidos através das notificações obrigatórias e, como tal, poderão estar subestimados. Os abcessos cervicais profundos podem ser originados por tuberculose ganglionar, sendo essencial, no nosso país, a sua exclusão.
Quanto ao ponto de partida da infeção, neste caso em concreto, a doente apresentava celulite com uma semana de evolução do espaço submentoniano. Embora não se identificasse o ponto de partida, dada a faixa etária, o mau estado das peças dentárias e a localização da celulite, poderá ter sido dentário (mandibular).
O diagnóstico deve ser atempado, sendo atualmente a sua localização e a de eventuais complicações associadas mais acessível e rápida graças à imagiologia9. O tratamento inclui antibioterapia endovenosa, manutenção da via aérea patente e otimização do controlo metabólico3. O tratamento médico deve ser dirigido ao microrganismo identificado. Enquanto se aguarda o isolamento cultural, a antibioterapia deve ser instituída de forma empírica e com espectro que abranja bactérias gram positivas e negativas, assim como anaeróbios20. Frequentemente, as infeções são polimicrobianas21.
O tratamento cirúrgico está indicado em doentes com compromisso da via aérea, abcessos>3cm localizados ao nível dos espaços paravertebral, visceral anterior ou espaços vasculares, ou quando 2 ou mais espaços cervicais profundos são envolvidos pela infeção, doentes com mediastinite ou trombose da veia jugular interna e quando não há resposta à antibioterapia endovenosa nas primeiras 24‐48 horas13,14,22.
O controlo metabólico desta doente foi também prioritário no tratamento, tendo sido instituída insulinoterapia. O controlo glicémico adequado em situações agudas de infeção está recomendado, permitindo melhor e mais atempada resolução infecciosa, evitando complicações graves e aumento da morbimortalidade21.
Com este caso clínico, os autores pretendem chamar à atenção para a maior suscetibilidade dos doentes diabéticos para formarem abcessos cervicais profundos, com pontos de partida em infeções tão comuns como as dentárias ou das vias respiratórias superiores, sobretudo em doentes com mau controlo metabólico, idosos e, eventualmente, outras comorbilidades que aumentem o risco. São quadros clínicos mais exuberantes, muitas vezes com apresentações atípicas, implicando atraso no diagnóstico. O prognóstico é pior e os doentes necessitam, muitas vezes, de várias drenagens cirúrgicas pelas dimensões e localizações dos abcessos, exigem mais dias de internamento e antibioterapia endovenosa de largo espectro. As complicações podem ser letais, pela rápida progressão através dos espaços cervicais profundos, podendo comprometer a via aérea e alcançar outras estruturas como o mediastino, pericárdio e todo o organismo (sépsis). O bom controlo metabólico, a educação do doente, a higiene bucodentária, o diagnóstico precoce, a referenciação a especialidade quando assim se impõe, o tratamento médicocirúrgico atempado e adequado, e a manutenção da via aérea patente são pontos fundamentais a assegurar para o sucesso da terapêutica.
Responsabilidades éticasProteção dos seres humanos e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e Ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.
À Sociedade Portuguesa de Endocrinologia, Diabetes e Metabolismo, que permitiu a apresentação do trabalho em congresso internacional, através da atribuição de bolsa.