*El presente artículo sintetiza la tesis doctoral de Iñaki Martín Lesende, presentada en la Universidad del País Vasco (UPV/EHU) en 2004.
Premio en la 5.a convocatoria de los premios de investigación de la Gerencia de Atención Primaria de Santander-Laredo del Servicio Cántabro de Salud (convocatoria 2002) por los resultados preliminares presentados en forma de panel al XXII Congreso de la Sociedad Española de Medicina de Familia y Comunitaria, y al Foro de Valencia (evento científico de la segunda Asamblea Mundial del Envejecimiento de la OMS, en 2002).
INTRODUCCIÓN
Una serie de razones convierten la investigación en personas mayores en prioritaria: impacto demográfico (progresivo envejecimiento de la población, con predominio de las edades más avanzadas), impacto sanitario (con creciente tasa de discapacidad en mayores), impacto económico (derivado del uso de recursos sociosanitarios)1. El Foro de Valencia (www.valenciaforum.com), evento científico englobado dentro de la II Asamblea Mundial del Envejecimiento que reunió a investigadores internacionales, y donde se obtuvo un documento de síntesis y una agenda de investigación, remarcó la importancia de la atención primaria para influir e intervenir sanitariamente en este sector de población, y por tanto la necesidad de potenciar su protagonismo en la investigación. La identificación e intervención en ancianos frágiles o de riesgo se consolida como una línea fundamental2, tanto por la implicación en las líneas estratégicas de intervención como en la repercusión de eficiencia.
El anciano frágil o de riesgo se define como aquel que por determinadas características o condiciones clínicas, mentales o sociales, tiene una disminución de su reserva fisiológica con mayor posibilidad de presentar un deterioro progresivo que le lleve a una pérdida de función, de forma temporal o permanente, y a una mayor incidencia de morbilidad, ingresos hospitalarios o institucionalización. Lo más trascendental en el manejo de la fragilidad es detectarla cuando es incipiente y reciente, ya que es cuando más posibilidades tenemos de revertir o enlentecer su progresión3.
La identificación y captación de ancianos de riesgo supone todavía en la actualidad un reto sin resolver; ésta puede llevarse a cabo, en líneas generales, de 3 formas diversas:
1. Cribado poblacional mediante cuestionarios conformados con ítems-criterios clásicos de fragilidad (edad > 80 años, vivir solo, viudedad, enfermedad crónica importante, déficit auditivo o visual, caídas, polifarmacia, hospitalización, alteración cognitiva o afectiva, deficiente soporte socioeconómico), como el cuestionario de Barber4,5, con variaciones en su contenido o forma de administración, y otros cuestionarios semejantes6-16.
2. Detección de casos y selección de sujetos basados en la presencia de factores que tienen una consistente predicción (según la evidencia científica) para la pérdida funcional o para presentar resultados adversos de salud (edad > 80 años17,18, deterioro cognitivo19-21, hospitalización19-21, sufrir caídas22, deficiente soporte sociofamiliar23).
3. En la actualidad, la tendencia cada vez más extendida es la detección basada en criterios de pérdida de funcionalidad. Valoran la independencia para realizar actividades de la vida diaria (AVD). La principal limitación de esta estrategia es no disponer de adecuadas herramientas validadas que identifiquen a los sujetos con sutil o incipiente deterioro, principalmente en cuanto a actividades instrumentales de la vida diaria (AIVD), que son las que en primer lugar se deterioran.
El cuestionario de Barber (CB) se creó y comenzó a utilizarse en Inglaterra al inicio de los años ochenta para detectar a los ancianos con riesgo de dependencia, inicialmente como cuestionario postal4,5, aunque posteriormente ha tenido diversas modificaciones por otros autores, tanto en contenido como en la vía de administración.
Es el cuestionario más empleado en España para seleccionar a los ancianos de riesgo en general, aunque originariamente y en su introducción en España se empleaba para detectar a ancianos con riesgo de dependencia15; hay que considerar que los eventos adversos de hospitalización, institucionalización y muerte no se asocian necesariamente con esta situación de dependencia. Su amplia difusión en atención primaria se ha llevado a cabo por la inclusión de esta herramienta, con esta finalidad, en la mayoría de los contratos de gestión de los equipos de atención primaria de muchas comunidades. Consta de 9 preguntas (tabla 1); se considera resultado positivo si se contesta afirmativamente a una o más de ellas. Se integra en general en estrategias de actuación de 2 fases: fase de cribado (mediante el cuestionario) para seleccionar a personas de riesgo, y una segunda fase de valoración más amplia e intervención en los que han resultado positivos, con la finalidad de tratar de evitar las consecuencias adversas de salud relacionadas con estos sujetos. Se deduce una gran importancia del cuestionario en atención primaria, considerando su amplia difusión y su integración en las actividades asistenciales sistematizadas dirigidas a la gente mayor, y porque a las personas que tienen un resultado positivo se las valora más extensamente con un abordaje multidimensional y más intensivo.
Sólo hemos encontrado un trabajo15 que analice específicamente su validez en nuestro medio; los autores hacen un proceso de traducción-retrotraducción del cuestionario, y analizan sus valores de prueba diagnóstica frente a la valoración de la existencia de dependencia física y/o psíquica mediante 2 escalas específicas. También son escasos los trabajos en otros países que hayan analizado las características, como prueba diagnóstica, del cuestionario de Barber4,5,12,24 o de sus versiones reducidas25 o incrementadas26.
El objetivo del presente trabajo es analizar la utilidad y la asociación del cuestionario de Barber, aplicado en una consulta de atención primaria a personas de 75 años o mayores, con la presencia de episodios adversos de salud (hospitalización, institucionalización o muerte) en el plazo de un año.
MATERIAL Y MÉTODOS
Tipo de estudio
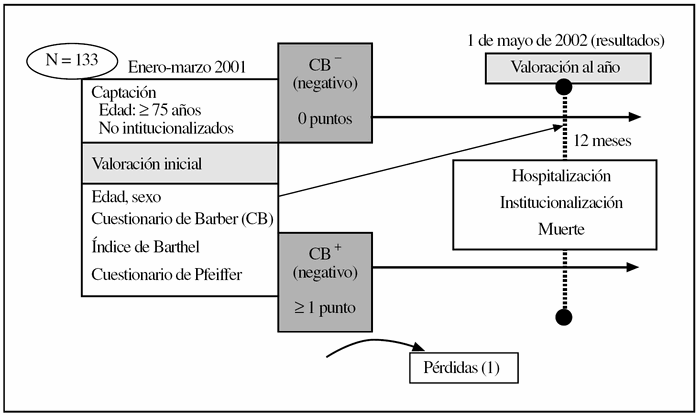
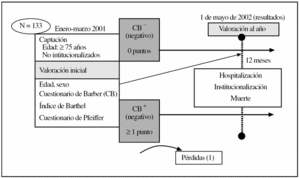
Estudio de cohortes, prospectivo. La figura 1 esquematiza el diseño.
Figura 1.Diseño y esquema del estudio.
Emplazamiento
Consulta de medicina general, atención primaria.
Población de estudio y muestra
La población de estudio son las personas de 75 años o mayores no institucionalizadas en residencias de larga estancia (criterio de exclusión), adscritas a un centro de salud urbano. Se realizó un cálculo del tamaño muestral para un estudio de cohortes en 2 grupos (cuestionario de Barber positivo/negativo) para contrastar la incidencia de eventos negativos (hospitalización, institucionalización, muerte) en ambos grupos; se consideró una significación del test de 0,05 y una potencia del 80%. Los datos de referencia, extraídos de la bibliografía y de nuestros estudios descriptivos sobre valoración geriátrica, para este cálculo fueron: una incidencia de eventos en expuestos (cuestionario de Barber positivo) del 30%, una relación entre expuestos y no expuestos de 2:1, y un riesgo relativo de 3 para presentar eventos en el grupo expuesto. Resultaba una muestra mínima de 133 personas, que coincidía aproximadamente con la cifra del total de personas de 75 años o mayores adscritas a cada uno de los cupos médicos. Seleccionamos, mediante muestreo de conveniencia, al total de personas de 75 años o mayores en enero de 2001 adscritas a una de las consultas médicas: 133 personas incluidas (suponen el 6,8% del total de 1.950 personas ≥ 14 años de edad adscritas a la consulta en esa fecha). Se hizo así por varios motivos: limitación de sesgos de intervención que podrían ocurrir si se consideraban más profesionales, y asegurar un mínimo de pérdidas por ausencia de seguimiento (imprescindible por lo ajustado de la muestra estimada y la disponible).
Variables y método de medida
En la valoración clínica inicial (variables basales) (enero a marzo de 2001) se consideran variables generales (sexo y edad), resultado del cuestionario de Barber, valoración funcional mediante el índice de Barthel y estado cognitivo valorado por el cuestionario de Pfeiffer; todas ellas relacionadas en mayor o menor grado en la bibliografía con los eventos adversos de salud más clásicamente considerados (hospitalización, institucionalización, muerte).
El cuestionario de Barber define los expuestos y no expuestos de la cohorte: grupo sin riesgo (0 puntos, ninguna respuesta afirmativa) y grupo de riesgo (≥ 1 punto, al menos una respuesta afirmativa).
El índice de Barthel valora la independencia en las actividades básicas de la vida diaria (ABVD); considera integridad funcional cuando es totalmente independiente para todas las funciones evaluadas (100 puntos), y considera buena funcionalidad cuando el resultado es de independencia o dependencia escasa en las ABVD evaluadas (> 90 puntos), tomando este punto de corte como lo han hecho otros autores27.
El cuestionario de Pfeiffer28 valora el estado cognitivo; se considera normal (sin deterioro cognitivo) si tiene 0-2 errores, y que hay un deterioro cognitivo si presenta más de 2 errores; si el nivel educativo es bajo (estudios elementales), se admite un error más (es decir, resultado normal hasta 3 errores), y si el nivel educativo es alto (universitario), se admite un error menos (resultado normal sólo hasta 1 error).
Se consideran las siguientes variables de resultado (eventos negativos de salud) acontecidas al año de seguimiento: ingresos hospitalarios en planta, mortalidad e institucionalización en residencia. Durante los primeros 3 meses de 2002, a la vez que se reevalúa a los sujetos, se aprovecha para actualizar y registrar los eventos sucedidos. Para considerar los eventos acontecidos hasta el 1 de mayo de 2002, durante ese mes se revisaron las historias informatizadas (que tenían actualizados los eventos tras la reevaluación anual), las estadísticas de defunción en la relación de bajas del cupo que recibimos periódicamente, los datos del hospital de referencia, y en caso necesario se contactó telefónicamente para solventar dudas de registro.
El médico o la enfermera de la consulta realizaron las valoraciones, primero aprovechando las consultas a demanda y programadas en la consulta o en el domicilio, y en un segundo período de captación activa también mediante citas concertadas. Los datos se registran en la propia historia informatizada.
Estrategia de análisis en 3 fases
1. Descripción uni-bivariada de las variables basales, con estimación de los parámetros más relevantes. Contraste de la asociación entre pares de variables mediante test de la χ2.
2. Asociación entre los resultados de las variables basales y la aparición de los eventos negativos de salud considerados. Se realizó primero una estimación del riesgo relativo (RR), basada en las densidades de incidencia de los grupos y posteriormente un análisis multivariante (regresión de Poisson); de esta forma podemos obtener los riesgos relativos ajustados por diferentes factores de la valoración clínica inicial incluidos en el modelo. La densidad de incidencia de eventos adversos considera en su numerador los casos del primero de los sucesos que ocurra antes entre muerte, hospitalización o institucionalización, mientras que su denominador es el tiempo de seguimiento en días hasta que aparece el primero de cualquiera de los 3 eventos, independientemente de cuál sea éste.
3. Valores predictivos positivo y negativo del cuestionario de Barber e ítems principales, considerando la aparición posterior de eventos durante el primer año de seguimiento tras la valoración inicial.
En el análisis estadístico se utilizaron los programas informáticos SPSS y STATA. El cálculo muestral se realizó mediante el programa EpiInfo.
Se considera pérdida si hay una condición que no posibilita el seguimiento (p. ej., traslado de población).
RESULTADOS
Durante el estudio se produjo una pérdida, al año del seguimiento, por desplazamiento de la localidad, por lo que la muestra final de estudio consta de 132 personas.
Valoración clínica inicial
De las 132 personas, 60 son varones (45,5%) y 72, mujeres (54,5%). El total de la muestra tiene una edad media de 80,6 años, mediana de 70,0 y percentil 75 (P75) de 83,0 años. La edad media, la mediana y el P75 de las mujeres (81,4; 80,0, y 86,0 años, respectivamente) son superiores a los de los varones (79,7; 79,0, y 81,0 años, respectivamente).
El 72,4% es independiente o sólo muestra escasa dependencia en el índice de Barthel (> 90 puntos); mientras que el 11,8% de los evaluados tiene una dependencia total o severa (0-60 puntos).
El 19,4% de los valorados tiene un resultado alterado en el cuestionario de Pfeiffer (> 2 errores).
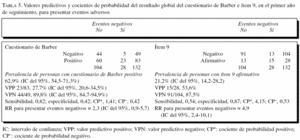
Cuestionario de Barber. El 62,9% (intervalo de confianza [IC] del 95%, 54,5-71,3%) del total obtuvo resultado positivo en el cuestionario de Barber. La puntuación global obtenida se agrupa en valores bajos, el 72,3% de los cuestionarios positivos tiene 1 o 2 puntos, el P75 es de 3 puntos.
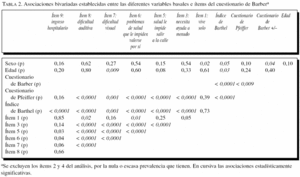
La tabla 1 resume los porcentajes de contestaciones positivas a cada ítem del cuestionario de Barber respecto al total de las 132 personas valoradas. Los ítems que con más frecuencia se contestaron de forma afirmativa fueron el ítem 7 (dificultad visual, 24,2%), el 1 (vivir solo, 21,9%), el 8 (dificultad auditiva, 21,2%) y el 9 (hospitalización en el último año, 21,2%). Por el contrario, el ítem 4 (2 días a la semana no come alimentos calientes) no obtuvo ninguna respuesta afirmativa, y sólo uno contestó afirmativamente al ítem 2 (no tener nadie a quien recurrir).
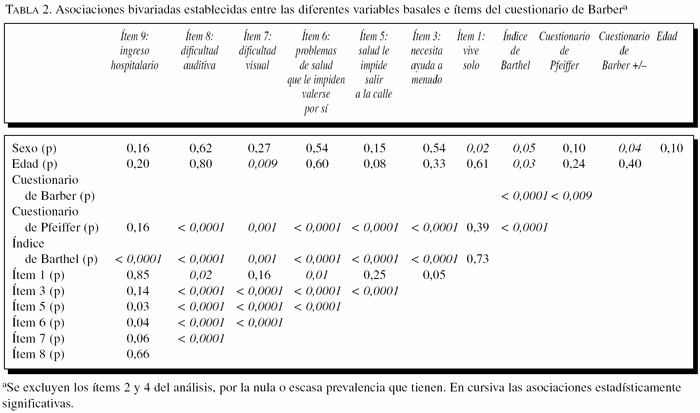
Incluido en la tabla 2 se representan las asociaciones entre las variables basales. Se encuentran relaciones estadísticamente significativas entre tener un cuestionario de Barber positivo, ser mujer y alteración en el cuestionario de Pfeiffer (estado cognitivo), aunque la mayor asociación se establece con tener alterado el resultado del cuestionario de Barthel, es decir con el deterioro funcional.
Se encuentran asociaciones con significación estadística entre el índice de Barthel alterado y ser mujer, edad mayor de 80 años y resultado alterado en el cuestionario de Pfeiffer (deterioro cognitivo, p < 0,0001).
Asociación entre las variables basales y aparición de eventos adversos
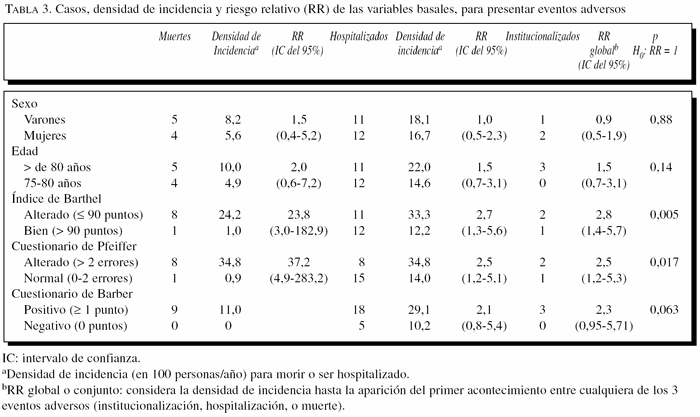
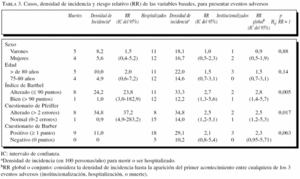
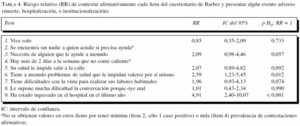
Riesgo relativo (RR) de las variables para la aparición de eventos negativos. La tabla 3 resume los casos (eventos negativos) que se han producido y el RR, basado en la densidad de incidencia (ajustada en 100 personas/año de seguimiento), para cada una de las variables de la valoración clínica basal. Se indica el RR de fallecimiento, de ser hospitalizado, y en conjunto (basado en la densidad de incidencia hasta que aparece cualquiera de los 3 eventos considerados). Se indican los casos para las personas institucionalizadas en el período, aunque no los RR para esta situación por su muy escaso número.
Las 9 personas que fallecieron tuvieron resultado positivo en el cuestionario de Barber, aunque no ha sido posible realizar el cálculo del RR en este caso al no haber ninguna persona que haya muerto y tuviera negativo el cuestionario de Barber (denominador 0). Tuvieron resultado positivo en el cuestionario de Barber 18 de las 23 personas que fueron hospitalizadas, de lo que se obtiene un RR de 2,1 (IC del 95%, 0,8-5,4), aunque el test de asociación no resulta con significación estadística. El RR para los 3 eventos en conjunto tampoco alcanza la significación estadística, aunque está en el límite (p = 0,063).
Al analizar el RR del resto de las variables de la valoración clínica inicial, se aprecia que las personas que tienen el índice de Barthel o el cuestionario de Pfeiffer alterados tienen un mayor riesgo para mortalidad, institucionalización, y en conjunto para los tres eventos, con significación estadística.
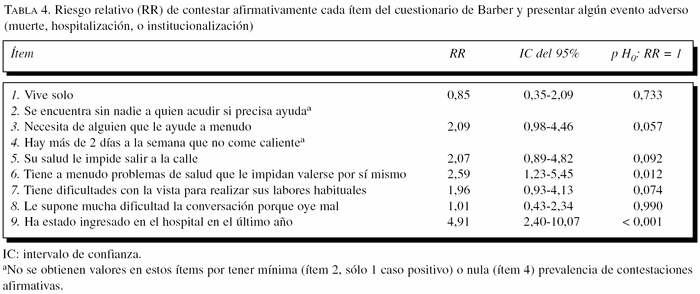
La tabla 4 refleja el RR de presentar cualquiera de los 3 eventos cuando se responde afirmativamente a cada uno de los ítems del cuestionario de Barber. Se considera la razón de la contestación afirmativa del ítem respecto de la negativa. Solo 2 ítems obtienen un RR estadísticamente significativo: ítem 6 (tener problemas de salud que le impidan valerse por sí mismo, p = 0,012) e ítem 9 (haber estado ingresado en el hospital en el último año, p < 0,001).
Análisis multivariante, empleando la regresión de Poisson. Mediante diferentes modelos se trata de explicar la incidencia de eventos negativos en función de diferentes variables explicativas. Inicialmente se realizan análisis en los modelos considerando las respuestas a cada uno de los items recogidos en el cuestionario de Barber, además de otras variables de ajuste como la edad y el sexo. Partimos de un modelo inicial que incluye como variables explicativas la respuesta codificada de los pacientes a cada ítem del cuestionario de Barber (0,1), la edad y el sexo. Los siguientes modelos van eliminando las variables explicativas que aportan menor información sobre la incidencia de eventos negativos (análisis stepwise). El cuestionario tiene 2 ítems principales explicativos de los eventos: el ítem 9 (haber sido hospitalizado en el último año) y el ítem 6 (tener problemas de salud que le impiden valerse por sí solo) en caso de no haber estado ingresado. El ítem 9 obtiene un RR de 4,2 a 4,5 (p < 0,0001) en diferentes modelos, y el ítem 6, RR de 2,6 a 4,0 (p = 0,05).
Posteriormente se realizan análisis considerando todas las variables basales (resultado del cuestionario de Barber, edad, sexo, estado cognitivo, y valoración funcional), el ítem 9 y el ítem 6. Posteriormente se consideran diferentes combinaciones de éstas y de los ítems 9 y 6, según la menor información que van aportando a los modelos sucesivos las variables explicativas. El ítem con mayor significación en los modelos es el 9 (RR de 4,0 a 4,1; p < 0,0001), y son mejores los modelos que lo incluyen.
La tabla 2 considera las asociaciones (χ2) entre los ítems del cuestionario de Barber y entre ellos con las otras variables basales. Considerando los ítems con mejores valores en el análisis multivariante (ítems 6 y 9), al analizar la asociación con el resto de las variables y los ítems del cuestionario se aprecia una gran asociación entre los ítems 6-8, 6-3, y 6-7 (p < 0,0001); el ítem 6 mantiene gran asociación con el resto de los ítems del cuestionario de Barber y con los cuestionarios de Barthel y Pfeiffer; el ítem 9 establece menor asociación con el resto de las variables, y sólo relación con los ítems 5 y 6.
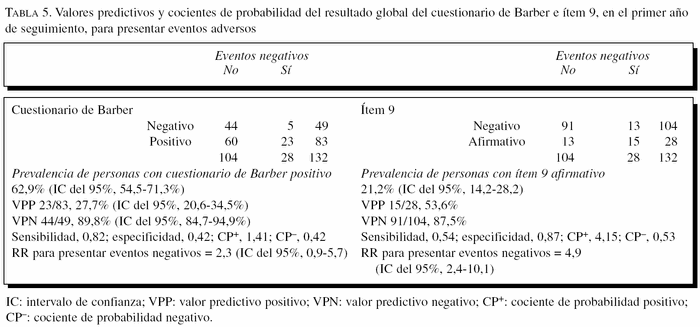
Valores predictivos positivo y negativo, y cocientes de probabilidad del cuestionario de Barber y del ítem 9, al considerar la aparición de eventos al año de seguimiento
La tabla 5 recoge los valores predictivos para el cuestionario de Barber y para el ítem 9 que ya hemos visto que es el que tiene mayor asociación para presentar eventos negativos. Hay que considerar las asociaciones entre variables de las que hemos comentado antes. Se aprecia un valor predictivo positivo (VPP) bajo para ambos, motivado por un alto porcentaje de personas con resultado positivo que no desarrollan eventos. Por este motivo el VPP del resultado global del cuestionario de Barber es peor. Con el ítem 9 mejora el VPP al disminuir considerablemente la prevalencia de resultados positivos, y con mínimo decremento del valor predictivo negativo (VPN). Tienen un muy buen VPN (utilidad para excluir a las personas que no presentarán eventos, aunque hay que considerar de nuevo la limitación del bajo porcentaje del total de personas que se excluirían).
DISCUSIÓN
La proporción de personas que mantienen buena funcionalidad e independencia en las ABVD, considerando el índice de Barthel, está en consonancia con la mayoría de los estudios publicados referentes a población general en el medio comunitario. La asociación del deterioro funcional con el sexo femenino y con la edad está consolidada en la bibliografía, como se corrobora en estudios de nuestro medio18. En nuestro trabajo, la proporción de varones con buena funcionalidad (81,0%) es significativamente superior a la de mujeres (65,2%), aunque hay que considerar la mayor edad media de estas últimas. Y lo mismo ocurre en el segmento de edad de 75 a 80 años frente al de más de 80 años (el 79,2 y el 62,0%, respectivamente).
El 19,4% de la muestra presenta un deterioro en su estado cognitivo valorado mediante el cuestionario de Pfeiffer, y no hay diferencias significativas en cuanto al sexo y los segmentos de edad considerados. Sin embargo, sí se aprecia una asociación estadísticamente significativa entre el deterioro en la funcionalidad (índice de Barthel) y en la esfera cognitiva (cuestionario de Pfeiffer), datos concordantes con los obtenidos en otros trabajos.
El porcentaje de personas con resultado positivo en el cuestionario de Barber (62,9%) está en consonancia con otros estudios (refieren del 55 al 80% de todos los ancianos valorados)4,12,26, aunque el trabajo de referencia realizado en España15 encuentra cifras de positivos más bajas, del 47%.
Aunque varios de los ítems están relacionados entre sí, el 78,3% de la muestra obtiene una puntuación total en el cuestionario de Barber de 3 o menos puntos. Que se obtenga una puntuación total en el cuestionario de Barber agrupada en valores bajos hace pensar que hay grupos de ítems que valoran aspectos diferentes, ya que con una mayor asociación-concordancia interna entre ellos se tendería a obtener puntuaciones globales más altas.
La mayoría de las personas tienen un buen estado funcional y cognitivo, lo que contrasta con el alto porcentaje que dan resultado positivo en el cuestionario de Barber, aunque hay que tener en cuenta que hemos empleado el índice de Barthel, el cual valora deterioro importante (ABVD). Este elevado porcentaje de positivos provoca una limitación para que se emplee como prueba de cribado, y más en este caso, tanto por la repercusión clínica que tiene (requiere una valoración consecuente más exhaustiva de estas personas mayores, que además en general tienen buena capacidad funcional y estado cognitivo) como en la influencia que ejerce en los valores predictivos como prueba diagnóstica del cuestionario (considerando los escasos eventos que se desencadenan).
Si consideramos los ítems del cuestionario de Barber, se aprecia un defecto en su validez de contenido, ya que hay varios ítems irrelevantes en cuanto a la prevalencia de contestaciones afirmativas: sólo una persona en el ítem 2 (no tener a quién recurrir en caso de precisar ayuda) y nadie ha contestado de forma positiva a la pregunta 4 (no comer alimentos calientes más de dos días a la semana). Este cuestionario se creó y se empezó a utilizar en un momento sanitario, social e histórico concreto de la sociedad inglesa de los años ochenta, y su empleo hoy en día requiere una adaptación transcultural, que considere también el cambio transgeneracional desde su creación hasta ahora, para adaptarlo convenientemente al momento sociosanitario actual. En general, los resultados de la distribución de ítems positivos están en consonancia con otros trabajos, aunque también hemos encontrado discrepancias, sobre todo con los estudios más antiguos. Algunos autores24 (trabajo publicado en 1985) hallan un porcentaje algo más elevado para el ítem 4 (5,8%) en población general de 75 o más años de edad, y mucho más alto en el ítem 2 (44,4%), resultado muy discrepante con nuestros datos y los de otros autores. Que las preguntas que componen el cuestionario sean bastante concretas hace improbable que las diferencias se deban a variaciones de interpretación y consecuentes defectos en su fiabilidad; por tanto, lo más probable es que la discrepancia refleje esa diferencia cultural e intergeneracional comentada previamente.
Se encuentran asociaciones (considerando las variables basales) estadísticamente significativas entre tener un cuestionario de Barber positivo, ser mujer y alteración en el cuestionario de Pfeiffer (estado cognitivo), pero la asociación más fuerte se establece con el resultado del cuestionario de Barthel alterado, es decir con el deterioro funcional. Se verá luego que el ítem 6 (tener a menudo problemas de salud que le impiden valerse por sí mismo) y otros asociados a él valoran aspectos de la funcionalidad.
En el análisis de la asociación del resultado del cuestionario de Barber y el resto de las variables de la valoración cínica inicial con la aparición de eventos negativos (hospitalización, institucionalización, o muerte) de manera individual y en conjunto se aprecian datos muy interesantes.
Las 9 personas que fallecieron tuvieron un resultado positivo en el cuestionario de Barber; aunque indica una gran asociación, no ha sido posible realizar el cálculo del riesgo relativo en este caso, al no haber ninguna persona que haya muerto y tuviera negativo el cuestionario de Barber (denominador = 0). Dieron positivo en el cuestionario de Barber 18 de las 23 personas hospitalizadas, con un RR de 2,1 aunque el test de asociación no resulta con significación estadística. El RR para los 3 eventos en conjunto tampoco alcanza la significación estadística, aunque está en el límite. La utilización como variable de respuesta de presentar cualquiera de los 3 eventos adversos posibles podría ser una limitación para el estudio de asociaciones de cada uno de los eventos adversos por separado, pero la baja incidencia de algunos de ellos lo hacía necesario.
Al analizar el RR del resto de las variables de la valoración clínica inicial, se aprecia que las personas que tienen el índice de Barthel o el cuestionario de Pfeiffer alterados tienen un mayor riesgo para la mortalidad y la institucionalización, y en conjunto para los r eventos, con significación estadística para todas ellas.
Se aporta más solidez en la relación del deterioro funcional o cognitivo para presentar eventos negativos de salud. Sin embargo, hay que considerar las importantes asociaciones que se establecen entre las diferentes variables al considerar los resultados globales. Está consolidada en las publicaciones la relación entre el deterioro en AVD y los resultados adversos como institucionalización, hospitalización y mortalidad11,29,30. También hay trabajos que relacionan el deterioro cognitivo con una mayor probabilidad de mortalidad (principalmente en casos de deterioro moderado-grave)20,21 o con la hospitalización20.
Un dato importante a considerar es que el cálculo del tamaño muestral y el diseño del estudio se realizaron considerando las estimaciones para el cuestionario de Barber y el riesgo global de presentar los 3 eventos. No haber considerado inicialmente la estimación para el índice de Barthel, el cuestionario de Pfeiffer y el resto de las variables basales, ocasiona los amplios intervalos de confianza obtenidos en algunas de estas variables. Sin embargo, hay que considerar que conforme continúe el seguimiento, también irá aumentando su importancia individual.
Cuando realizamos el análisis, individualmente, de los ítems que componen el cuestionario de Barber como predictores de presentar cualquiera de los 3 eventos adversos considerados, se aprecia que sólo 2 de ellos obtienen resultados con significación estadística: el ítem 9 (haber sido ingresado en el hospital) y el ítem 6 (dificultad para valerse por sí mismo por problemas de salud). Los ítems 3, 5 y 7 (necesita ayuda de alguien a menudo, su salud le impide salir a la calle y dificultad visual para labores habituales, respectivamente) se acercan a la significación estadística. Contrasta con que, excepto el ítem 9, son de los ítems que menos prevalencia de contestaciones positivas tienen en la población, como ya hemos visto. Tres de ellos (3, 5 y 6) valoran criterios de dependencia en AVD, de pérdida de funcionalidad. Los ítems 3, 5 y 6 son coincidentes además con tres de los 4 ítems seleccionados por otros autores para hacer más selectivo y eficiente el cuestionario26. El ítem 1 (vivir solo) no obtiene asociación con significación estadística, aunque parece apreciarse un efecto protector de este ítem con respecto a presentar los resultados adversos.
Según el análisis multivariante, el cuestionario tiene 2 ítems principales explicativos de los eventos: el ítem 9 como ítem principal y el ítem 6 en caso de no haber estado ingresado. La asociación estadística entre pares de ítems del cuestionario como el ítem 6 con el 8, el 3 y el 7 hace que se tengan que considerar estas relaciones (p. ej., que denotan funcionalidad) a la hora de interpretar los resultados, y apunta la necesidad de estudiar la aplicabilidad universal de la escala.
Al analizar las características del cuestionario de Barber como prueba diagnóstica, mediante sus valores predictivos, apreciamos que el muy bajo valor predictivo positivo del cuestionario de Barber está condicionado por el alto número de personas con resultado positivo en la prueba frente al bajo porcentaje de eventos que han ocurrido. Barber et al4,5, en sus trabajos, consideraban una sensibilidad del 95% y una especificidad del 68%, pero lo contrastaban con una detección correcta de problemas, conocidos o no, y a expensas de identificar al 80% de la población. Taylor et al25, usando 4 de los 9 ítems (3, 5, 6 y 8), rebajan la cifra de personas a quienes valorar posteriormente a un 37%. Larizgoitia et al15, al valorar la dependencia, encuentran una sensibilidad del 89%. El mejor VPP lo obtenemos cuando consideramos sólo el ítem 9, con el 21,2% de personas que contestan de manera afirmativa. Tienen un muy buen VPN, lo que quiere decir que tanto el resultado negativo en el cuestionario de Barber en global como en el ítem 9 serviría para predecir la ausencia de eventos negativos (utilidad para excluir a las personas que no presentarán eventos). Aunque hay que considerar de nuevo la limitación del bajo porcentaje de personas que se excluirían. Larizgoitia et al15 refieren un VPP del 81% en población rural y del 49% en urbana, pero hay que considerar que se refiere a la existencia de dependencia física o social, diferente del objetivo con el que empleamos el cuestionario de Barber en nuestro trabajo.
Si se hubiese aumentado el tamaño muestral de nuestro estudio, se podría haber conseguido una mayor potencia estadística en su análisis, aunque haber seleccionado a las personas de una misma consulta creemos que le da mayor relevancia en cuanto a la utilidad para el uso del cuestionario de Barber por un médico en su consulta habitual, además de evitar sesgos ocasionados si tuvieran diferente atención o intervenciones por profesionales. Aunque hay que considerar la repercusión en la validez externa, no hemos apreciado importantes diferencias clínicas y de salud entre nuestros estudios realizados previamente con población mayor y varios subgrupos (urbana, rural, que viven solos, que más consultan...), y otros estudios similares.
Del análisis concluimos que:
El cuestionario de Barber, como tal, no parece útil para seleccionar a los ancianos con más riesgo de hospitalización, institucionalización o muerte en atención primaria. Presenta limitaciones cuando se emplea con esta finalidad: a) deficiencias en la validez de contenido (ítems 2 y 4 irrelevantes en cuanto a porcentaje de contestaciones afirmativas); b) pobre VPP, y c) relación del resultado del cuestionario con otras variables (deterioro funcional o cognitivo), que a su vez se asocian con los resultados adversos y pueden condicionar los resultados.
Los ítems 9 (hospitalización en el último año) y 6 (tener a menudo problemas de salud que le impiden valerse por sí mismo) se asocian con la presencia de eventos adversos. El ítem 9 es el mejor y clave; está escasamente asociado con otras variables; el ítem 6 se relaciona con otros ítems y variables consideradas.
La asociación de la funcionalidad (ítem 6 del cuestionario de Barber) con los eventos adversos se perfila como una línea de investigación clave a desarrollar y profundizar, ya que puede suponer un mejor predictor de presentar eventos adversos y, en consecuencia, mayor deterioro y dependencia.
AGRADECIMIENTOS
A María Sol Maza, Luis Carlos Martín, Mariano Rodríguez, Montserrat Martínez, enfermera y médicos de familia, que han trabajado en el Centro de Salud Cotolino, por su ayuda en el trabajo de campo y presentación de resultados preliminares.