La infección por citomegalovirus (CMV) puede presentarse como reactivación de una infección latente o como primoinfección. En pacientes con enfermedad inflamatoria intestinal (EII) la reactivación es más frecuente y suele presentarse en contexto de brotes graves y corticorrefractarios de colitis ulcerosa (CU)1,2. Por contra, la primoinfección es menos frecuente pero sus consecuencias pueden ser más graves3 y su manejo más complejo, especialmente en pacientes inmunodeprimidos. A continuación, presentamos 2 casos de primoinfección por CMV en pacientes con EII.
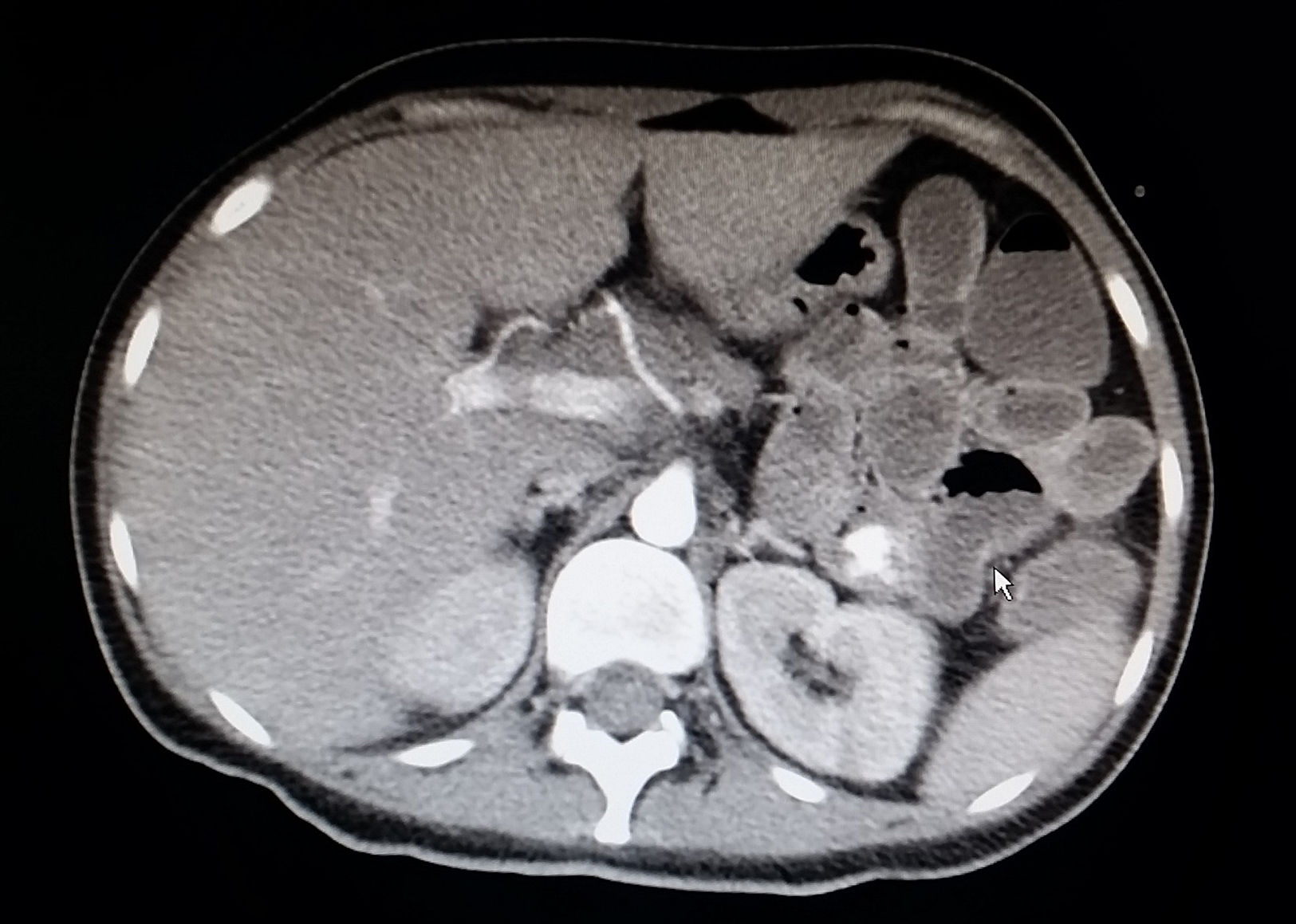
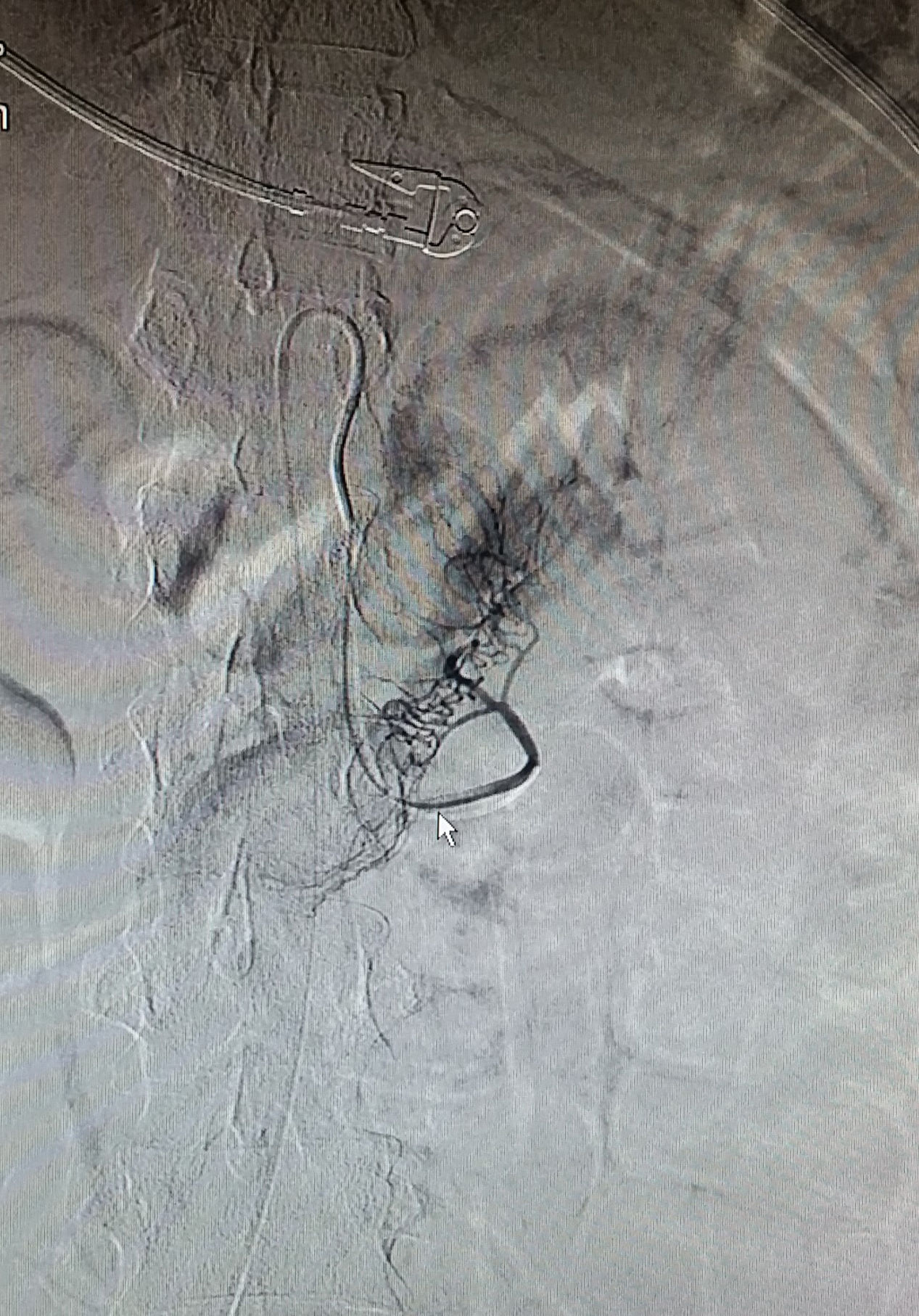
Caso 1Mujer de 30 años diagnosticada 5 años antes de CU distal, tratada con mesalazina y azatioprina iniciada por corticodependencia 4 años más tarde. Ingresa en nuestra unidad derivada de otro centro por brote grave corticorrefractario, asociado a fiebre y leucopenia. Al ingreso la paciente presentaba 15 deposiciones al día con restos hemáticos y dolor en flanco izquierdo. Analíticamente, destacaba pancitopenia (hemoglobina 7,3g/dl, neutrófilos 600×106/l y plaquetas 102.000×106/l), hipoalbuminemia (23,6g/l), elevación de reactantes de fase aguda (proteínaC reactiva [PCR] 123mg/dl y calprotectina fecal 4.236mg/kg) y un perfil hepático normal. La rectoscopia mostró una mucosa eritematosa con úlceras profundas y geográficas de las cuales se tomaron biopsias. Se inició tratamiento con ciclosporina endovenosa y ganciclovir debido a una elevada sospecha de infección por CMV, así como soporte transfusional, factor estimulante de colonias, cobertura antibiótica y nutrición enteral. La serología de CMV mostró negatividad para IgG y positividad para IgM, con una carga viral (CV) de 16.923 copias y las biopsias rectales demostraron la presencia de CMV mediante inmunohistoquímica, confirmando el diagnóstico de primoinfección por CMV con afección intestinal. Se descartó la existencia de coriorretinitis e infección VIH. Ante la persistencia de la fiebre y de la pancitopenia, a pesar de la mejoría de la clínica digestiva y disminución de la PCR se cambió ganciclovir por foscarnet y se realizó un aspirado de médula ósea que descartó la presencia de hemofagocitosis. Tras una mejoría clínica inicial, la paciente presentó un episodio de hematemesis sin inestabilidad hemodinámica secundario a úlceras duodenales por CMV (según biopsia) constatadas en la gastroscopia urgente. Posteriormente, presentó un episodio de rectorragias persistentes con inestabilidad hemodinámica requiriendo ventilación mecánica y soporte hemodinámico con aminas. Se realizó una angiografía que confirmó sangrado activo a nivel de yeyuno proximal que cedió tras embolización (figs. 1 y 2). Se mantuvo el tratamiento con ciclosporina hasta la aparición de hipertensión arterial días previos al alta, iniciándose infliximab como tratamiento de mantenimiento. Al alta se inició valganciclovir (900mg/12h) hasta negativizar la CV, momento en el que se reinició azatioprina debido al riesgo de síndrome de activación macrofágica (SAM).
Varón de 24 años, diagnosticado de enfermedad de Crohn cólica 8 años antes, tratado con azatioprina y adalimumab por enfermedad perianal concomitante. Ingresa por fiebre de una semana de evolución asociado a incremento del número de deposiciones con restos hemáticos ocasionales y alteración del perfil hepático (AST 127U/l, ALT 130U/l). A la exploración física destacaba la existencia de adenopatías milimétricas inguinales y supraclaviculares. Las serologías de hepatitis víricas, VIH, hemocultivos, urocultivo, coprocultivos y determinación de toxinas de C. difficile resultaron negativos. La TC tóraco-abdominal descartó afección linfoproliferativa y la ileocolonoscopia descartó actividad de su EC. Durante el ingreso la diarrea remitió espontáneamente, mientras que la fiebre y la alteración hepática se mantuvieron varios días sin otra sintomatología asociada. Finalmente, la serología permitió el diagnóstico de primoinfección por CMV (IgM positiva, IgG negativa y CV de 23.000 copias). Se inició tratamiento con ganciclovir intravenoso durante 12 días y se suspendió la inmunosupresión, con buena evolución clínica y analítica. Posteriormente se inició tratamiento con valganciclovir hasta negativizar la CV y se reintrodujo la inmunosupresión previa.
La primoinfección por CMV es generalmente asintomática o puede presentarse como un síndrome similar al de la mononucleosis1. En edad adulta, el 65-90% de la población es seropositiva para IgG-CMV4. Por todo ello, son muy infrecuentes las primoinfecciones sintomáticas en individuos de edad adulta. Sin embargo se han descrito formas diseminadas en pacientes inmunodeprimidos, siendo el tracto gastrointestinal el órgano más frecuentemente afectado en esta situación5. En pacientes con EII, el interés por el CMV se ha centrado en su reactivación local a nivel del colon en pacientes con CU corticorrefractaria. Sin embargo, en pacientes inmunodeprimidos (especialmente con tiopurinas)6–10, la primoinfección por CMV puede constituir una verdadera infección oportunista y representa el factor precipitante más frecuente asociado al desarrollo del SAM en estos pacientes3. En los 2 casos comentados, la primoinfección por CMV se comportó como una infección oportunista grave, conllevando el ingreso hospitalario, tratamiento específico y poniendo en peligro la vida de uno de ellos, siendo necesaria la aspiración de médula ósea para descartar un SAM. Sin embargo, en pacientes con EII que presentan fiebre persistente estando en tratamiento anti-TNF o tiopurinas se tiende a buscar patógenos intracelulares (tuberculosis, Listeria, Histoplasma, entre otras). La relevancia de los casos presentados radica en la necesidad de considerar este diagnóstico (más allá de la reactivación cólica habitualmente considerada en la EII) en pacientes con EII inmunodeprimidos. Por último, cabe resaltar que en ambos casos se reinició o instauró tratamiento con anti-TNF, así como el tratamiento tiopurínico.