Evaluar los resultados de la implantación de un programa de atención farmacéutica dirigido a optimizar el tratamiento farmacoterapéutico individualizado en un hospital de Traumatología con historia clínica informatizada (HCI) y sistema integral de dispensación individualizada de medicamentos (SIDIM).
MétodosEstudio retrospectivo observacional de 3 años de duración (2007-2009). Se realizó un seguimiento diario del tratamiento farmacoterapéutico de los pacientes ingresados en unidades de hospitalización con SIDIM. Mediante el registro en un documento normalizado, se clasificaron los problemas relacionados con los medicamentos (PRM) y/o errores de medicación (EM) identificados, así como las intervenciones farmacéuticas realizadas de acuerdo con la idoneidad y el grado de aceptación de las mismas. Para la identificación de pacientes con oportunidades de mejora en su farmacoterapia (PRM y/o EM) se empleó el método IASER®.
ResultadosSe realizaron 1.971 intervenciones farmacéuticas (IF) tras revisar 124.336 líneas de tratamiento correspondientes a 12 IF por cada 100 pacientes. La prevalencia de pacientes con PRM fue del 12% distribuidos de la siguiente manera: 50,66% categorizados en seguridad, 22,98% en indicación, 12,23% en efectividad y 14,13% en adherencia. Los grupos fármacológicos principalmente implicados fueron: antiinfecciosos (29%), fármacos para el aparato locomotor (21%), fármacos para sangre y órganos hematopoyéticos (12%) y fármacos para el sistema nervioso (11%). El principio activo que más IF requirió en 2007 fue dexketoprofeno (15,6%) seguido de ketorolaco (12,4%). En 2008 dexketoprofeno (22,0%) seguido de gentamicina (7,3%) y en 2009 enoxaparina (19,0%) seguida de dexketoprofeno (14,3%). El origen del PRM fue debido a EM en el 91% de los casos en 2007, en el 81% en 2008 y descendió al 53% en 2009. En cuanto a la idoneidad de las IF, en porcentaje (IC 95%) se consideraron: IF importantes (30,29 [10,19-49,95]); IF muy importantes (38,36 [35,45-73]); aceptación de las IF (82,10 [52,28-111,10]).
ConclusiónLa optimización del tratamiento farmacoterapéutico individualizado mediante la implantación de un programa de atención farmacéutica interdisciplinario promueve el trabajo en equipo y, en consecuencia, el desarrollo de prácticas dirigidas a la provisión racional y segura de la farmacoterapia.
To evaluate the results for implementing a pharmaceutical care programme aimed at optimising personalised pharmacotherapeutic treatment in a Trauma Centre with electronic medical records (EMR) and an integral system for personalised medication dispensing (ISPMD).
MethodA three-year observational, retrospective study (2007-2009). On a daily basis, we checked the pharmaceutical treatment of patients admitted to hospital units with ISPMD. The medication-related problems (MRP) and medication errors (ME) were identified and classified by recording them on a standardised document. We also recorded data on the Pharmaceutical Interventions performed in accordance with fitness and level of acceptance. We used the laser® method to identify patients with pharmacotherapy improvement opportunities (MRP and/or ME).
ResultsOne thousand nine-hundred and seventy-one pharmaceutical interventions (PI) were found after having reviewed 124 336 treatment lines, resulting in 12 PI for every 100 patients. The prevalence of patients with MRP was 12%, distributed as such: 50.66% were safety-related, 22.98% indication-related, 12.23% effectiveness-related and 14.13% adherence-related. The main drug groups involved were: anti-infectious agents (29%), drugs for the musculoskeletal system (21%), drugs for blood and haematopoietic organs (12%), and drugs for the nervous system (11%). The active ingredient that required most PI in 2007 was dexketoprofen (15.6%), followed by ketorolac (12.4%). In 2008, it was dexketoprofen (22.0%) followed by gentamicin (7.3%), and in 2009 enoxaparin (19.0%) followed by dexketoprofen (14.3%). The origin of MRP was due to ME in 91% of cases in 2007and 81% in 2008, decreasing to 53% in 2009. PI fitness, as percentages (CI 95%) were considered: Important PI [30.29 (10.19-49.95)]; Very important PI [38.36 (35.45-73)]; Acceptable PI [82.10 (52.28-111.10)].
ConclusionsOptimising personalised pharmacotherapeutic treatment by implementing an interdisciplinary Pharmaceutical Care programme promotes team work, and as a result improves rational and safe medication dispensing.
El aumento de la longevidad y la calidad de vida de la población ha repercutido directamente en diversos avances y estrategias sociosanitarias como la realización de campañas sanitarias y educativas implementadas por la salud pública, el desarrollo de nuevas técnicas quirúrgicas y diagnósticas en la práctica de la medicina, y el aumento del arsenal terapéutico, que ha permitido obtener nuevos y mejores fármacos para combatir casi cualquier tipo de enfermedad con un mayor grado de superación de las mismas1.
El farmacéutico tiene un papel fundamental dentro de las prestaciones sanitarias del sistema de salud, con cada vez mayor importancia dentro del equipo interdisciplinario que atiende al paciente, ya sea a nivel de la atención primaria o especializada.
La morbilidad y mortalidad relacionada con el uso de medicamentos, supone un problema de salud pública por su gran prevalencia, con el consiguiente coste económico.
Más del 35% de las consultas a los servicios de urgencias y hasta un 6% de los ingresos hospitalarios, se relacionan con PRM. Más del 70% de estos problemas podrían haber sido evitados con un seguimiento farmacoterapéutico adecuado2.
El ejercicio profesional del farmacéutico de hospital ha ido evolucionando en las últimas décadas de forma paralela al desarrollo experimentado en el ámbito hospitalario para adaptarse a la nueva realidad sanitaria. El objetivo fundamental de esta nueva actividad es alcanzar resultados que mejoren la calidad de vida del paciente mediante la provisión responsable del tratamiento farmacológico, es decir, asegurándose de que el paciente recibe el medicamento apropiado, a la dosis y por la vía de administración adecuadas y durante el periodo de tiempo correcto3.
El nuevo enfoque de la profesión del farmacéutico de hospital debido al cambio de actividad, supone pasar de la adquisición, elaboración y dispensación de medicamentos, actividades orientadas al medicamento, hasta el momento actual donde el objetivo es el paciente, y por tanto, el desarrollo de la atención farmacéutica (AF). De este modo se hace indispensable la implantación de nuevas estrategias4 que permitan identificar «oportunidades de mejora» en la calidad de la farmacoterapia que recibe el paciente. Cabe destacar que la orientación hacia el cuidado del paciente no excluye, de ninguna manera, el cuidado del medicamento, sino que supone ampliar la cartera de servicios que ofrece el farmacéutico a la sociedad, con una mayor actividad asistencial, contribuyendo a la mejora de la calidad de vida de nuestros pacientes5 y al desarrollo de la farmacia clínica, prácticamente circunscrita a los servicios de farmacia hospitalaria, donde el farmacéutico está en contacto continuado con el paciente.
Aunque los beneficios de la AF en el entorno hospitalario están documentados6-8 mostrando, como norma, resultados positivos9,10, no son fáciles de cuantificar ya que en sus resultados intervienen elementos propios de la organización, del tipo de paciente, de las relaciones entre profesionales y de la experiencia y habilidades del propio farmacéutico5,8. Además, la calidad de la AF que se proporciona, como cualquier otra actividad asistencial, requiere evaluación periódica, para identificar y optimizar los puntos de mejora mediante la implantación de indicadores basados en objetivos inicialmente propuestos que nos van a permitir establecer estándares de referencia con los resultados obtenidos6–8,10.
Desde hace 25 años, la OMS ha reiterado el uso irracional que se hace de los medicamentos a nivel internacional. Nos ha aportado datos a nivel global sobre esta problemática, nos ha propuesto indicadores de medida para evaluar su uso incorrecto, nos ha facilitado herramientas para implementar su buen uso, etc.11.
Gracias a los datos de los que disponemos sobre el uso erróneo de los medicamentos, podemos admitir que su uso racional tiene un rango de mejora muy amplio. Una tarea a desempeñar para intentar mejorar la situación actual de este problema sería lograr la implicación de todos los estamentos sanitarios, para poder desarrollar una AF multidisciplinaria y colaborar en la optimización del tratamiento farmacoterapéutico mediante la prevención y/o resolución de PRM y/o EM y asegurar que el paciente recibe el medicamento apropiado, a la dosis y vía de administración adecuadas y durante el periodo de tiempo correcto12,13.
En este marco, el objetivo de este trabajo es evaluar los resultados de la implantación de un programa de atención farmacéutica fundamentado en la historia clínica informatizada (HCI) e instaurado en las unidades de hospitalización con sistema integral de dispensación individualizada de medicamentos (SIDIM) en un hospital de Traumatología con 144 camas distribuidas en cuatro plantas de hospitalización.
MétodoEstudio retrospectivo observacional de 3 años de duración (2007-2009) realizado en un centro hospitalario de 144 camas (230 camas totales según el Catálogo Nacional de Hospitales) distribuidas en 4 plantas de hospitalización, con HCI y SIDIM implantados desde diciembre de 2006. Además cuenta con servicios como: Urgencias, UCI, Quirófano, Consultas Externas, Laboratorio, Resonancia Magnética Nuclear, Rehabilitación y Radiología, en los que se realiza la dispensación tradicional mediante botiquines con stocks mínimos preestablecidos.
Para la obtención de los datos se utilizaron 2 aplicaciones informáticas propias relacionadas entre sí: el de historiales clínicos, que gestiona la HCI y el programa de gestión y mantenimiento de medicamentos y productos sanitarios.
En este entorno se inició el desarrollo de un programa de atención farmacéutica mediante la monitorización diaria del tratamiento farmacoterapéutico de los pacientes ingresados en unidades de hospitalización con SIDIM. Se excluyeron pacientes ambulatorios y pacientes ingresados en unidades de hospitalización sin SIDIM. Para la identificación de pacientes con oportunidades de mejora en su farmacoterapia se empleó el método IASER14. Este método, propuesto por el Foro de Atención Farmacéutica en su documento Consenso garantiza la calidad del proceso, al incorporar una metodología de actuación para la atención farmacéutica en farmacia hospitalaria. El método se basa en:
- 1.
Identificación de pacientes con necesidad de mejora en farmacoterapia (conlleva la identificación de PRM originados o no a partir de EM ofrecen oportunidad de intervenir en el cuidado del paciente).
- 2.
Actuación farmacéutica: orientada a la obtención del mejor resultado en el paciente mediante prevención y/o resolución PRM y/o EM.
- 3.
Seguimiento farmacoterapéutico.
- 4.
Evaluación de resultados en el paciente a partir de gravedad, idoneidad, resultado e indicadores.
- 5.
Resultados: análisis y difusión (en términos de efectividad y utilidad clínica).
Una vez recogida toda la información necesaria de la HCI se realizaba la IF para la optimización del tratamiento, mediante interconsultas informatizadas basadas en recomendaciones farmacoterapéuticas al médico responsable del paciente. Después, toda esta información era registrada en un documento normalizado u «hoja individualizada de monitorización farmacoterapéutica (HIMF)»14–16. En la HIMF se recogieron: los PRM detectados (identificación origen y categoría), la intervención farmacéutica realizada (preventiva o resolutiva de un EM y/o PRM), y la idoneidad y aceptación de la misma.
Como variables de estudio, se analizaron los indicadores de calidad establecidos en el centro para medir la idoneidad y aceptación de las IF, con valores estándar previamente definidos15,16: la idoneidad, calculada como el porcentaje de IF importantes (recomendaciones basadas en el estándar de práctica asistencial, protocolos o guías) o muy importantes (previenen situaciones que requieren tratamiento adicional y/o aumento de la monitorización, reacción adversa grave y/o fallo terapéutico) con mejora del cuidado del paciente, respecto del total de IF realizadas y la aceptación de las IF, como el porcentaje de IF aceptadas respecto del total de IF realizadas tras un tiempo límite de 72h una vez emitida la recomendación.
El análisis estadístico de los datos se realizó con el programa PASW Statistics 18® versión 18.0.0. (30 de julio de 2009) en función del cálculo de la distribución (media aritmética), dispersión (desviación estándar) y precisión (IC 95%).
ResultadosSe incluyeron un total de 16.648 pacientes durante el periodo de estudio: 70% varones, 30% mujeres, con una media (± DE) de edad de 38 (± 12) años. Se consideraron todos los pacientes hospitalizados durante los años 2007, 2008 y 2009. Si algún paciente había tenido varios ingresos, se contabilizó una única vez.
Se realizaron en total 1.971 IF lo que representó 12 intervenciones farmacéuticas por cada 100 pacientes.
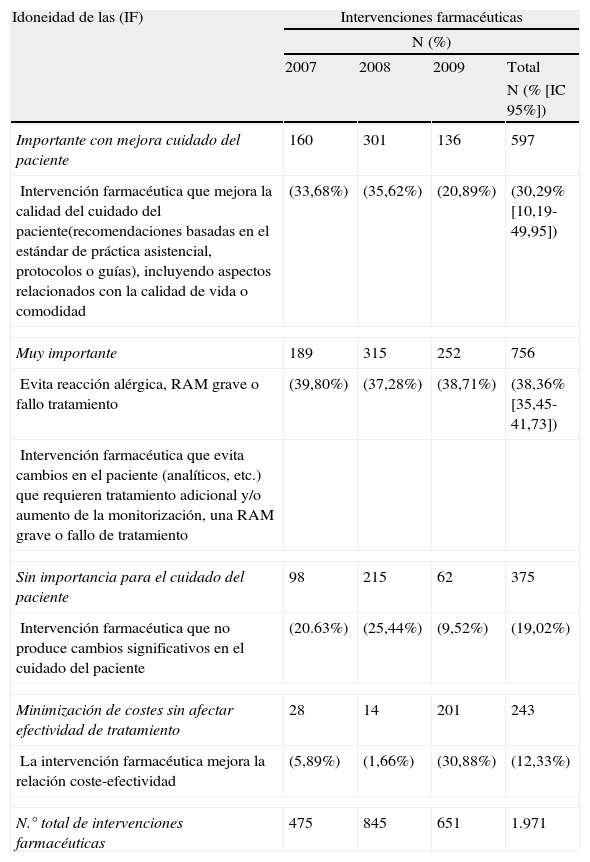
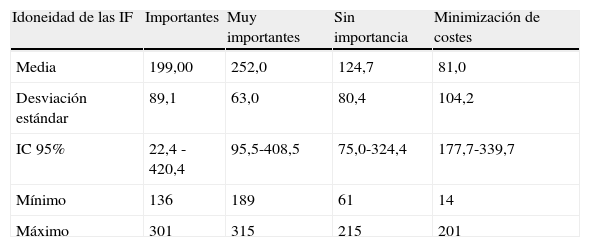
Respecto a la idoneidad de las IF, los resultados se muestran en las tablas 1 y 2. En la tabla 1 en términos absolutos y en porcentaje, y el dato global por año con su precisión (IC 95%) y en la tabla 2 en función del cálculo de la distribución (media aritmética), dispersión (desviación estándar) y precisión (IC 95%). En el año 2007 se realizaron un total de 475 IF, el 33,7% consideradas, importantes, el 39,8% muy importantes, el 20,6% sin importancia y el 5,9% referidas a minimización de costes. En el año 2008, el número de IF aumentó a 845, representando las IF importantes y muy importantes más del 70% del total. Sin embargo, en 2009, el porcentaje de IF muy importantes aumentó a un 38,7% y las IF encaminadas a reducción de costes a un 30,88% con un total de 651 intervenciones.
Idoneidad de las intervenciones farmacéuticas realizadas
| Idoneidad de las (IF) | Intervenciones farmacéuticas | |||
| N (%) | ||||
| 2007 | 2008 | 2009 | Total | |
| N (% [IC 95%]) | ||||
| Importante con mejora cuidado del paciente | 160 | 301 | 136 | 597 |
| Intervención farmacéutica que mejora la calidad del cuidado del paciente(recomendaciones basadas en el estándar de práctica asistencial, protocolos o guías), incluyendo aspectos relacionados con la calidad de vida o comodidad | (33,68%) | (35,62%) | (20,89%) | (30,29% [10,19-49,95]) |
| Muy importante | 189 | 315 | 252 | 756 |
| Evita reacción alérgica, RAM grave o fallo tratamiento | (39,80%) | (37,28%) | (38,71%) | (38,36% [35,45-41,73]) |
| Intervención farmacéutica que evita cambios en el paciente (analíticos, etc.) que requieren tratamiento adicional y/o aumento de la monitorización, una RAM grave o fallo de tratamiento | ||||
| Sin importancia para el cuidado del paciente | 98 | 215 | 62 | 375 |
| Intervención farmacéutica que no produce cambios significativos en el cuidado del paciente | (20.63%) | (25,44%) | (9,52%) | (19,02%) |
| Minimización de costes sin afectar efectividad de tratamiento | 28 | 14 | 201 | 243 |
| La intervención farmacéutica mejora la relación coste-efectividad | (5,89%) | (1,66%) | (30,88%) | (12,33%) |
| N.° total de intervenciones farmacéuticas | 475 | 845 | 651 | 1.971 |
Análisis estadístico de la idoneidad de las intervenciones farmacéuticas realizadas
| Idoneidad de las IF | Importantes | Muy importantes | Sin importancia | Minimización de costes |
| Media | 199,00 | 252,0 | 124,7 | 81,0 |
| Desviación estándar | 89,1 | 63,0 | 80,4 | 104,2 |
| IC 95% | 22,4 -420,4 | 95,5-408,5 | 75,0-324,4 | 177,7-339,7 |
| Mínimo | 136 | 189 | 61 | 14 |
| Máximo | 301 | 315 | 215 | 201 |
IC: Intervalo de confianza
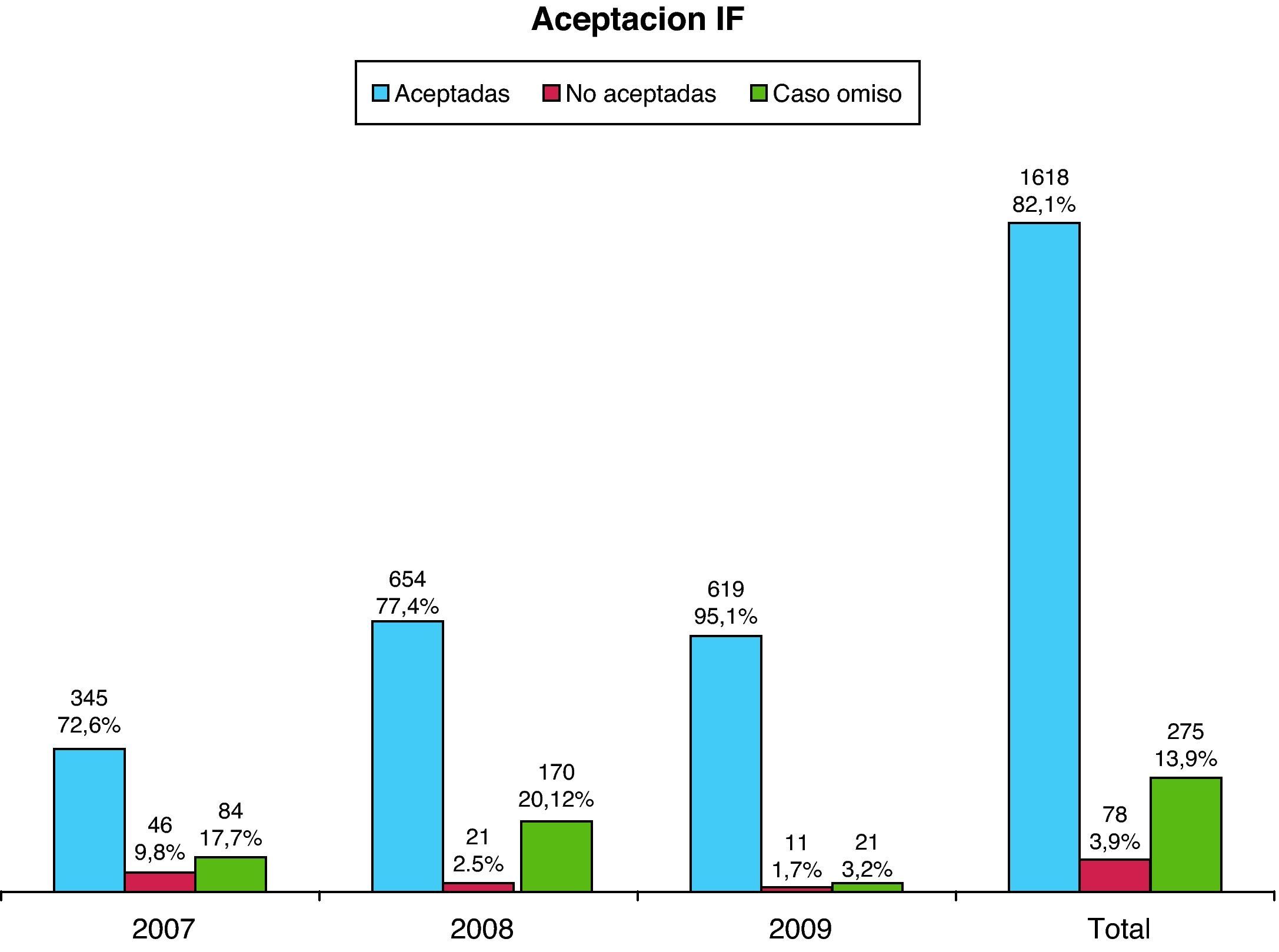
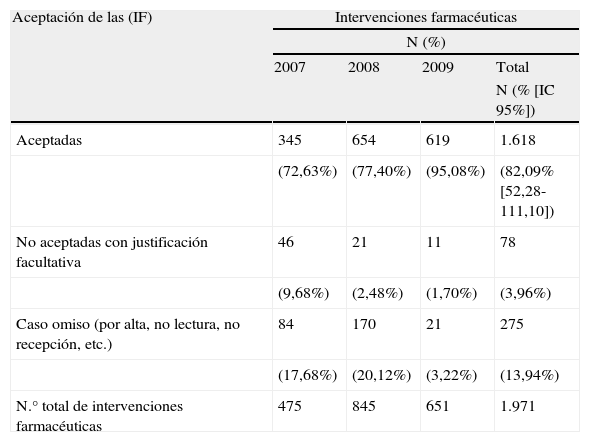
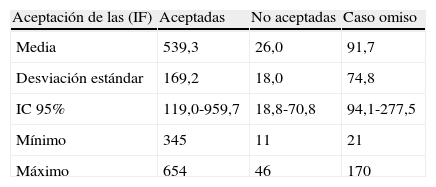
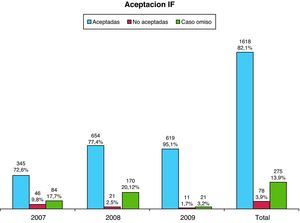
En las tablas 3 y 4 y en la figura 1 se muestran los resultados correspondientes a la aceptación de las IF. En la tabla 3 y figura 1 por año en términos absolutos y en porcentaje, y el dato global con su precisión (IC 95%) y en la tabla 4 en función del cálculo de la distribución (media aritmética), dispersión (desviación estándar) y precisión (IC 95%).
Grado de aceptación de las intervenciones farmacéuticas realizadas
| Aceptación de las (IF) | Intervenciones farmacéuticas | |||
| N (%) | ||||
| 2007 | 2008 | 2009 | Total | |
| N (% [IC 95%]) | ||||
| Aceptadas | 345 | 654 | 619 | 1.618 |
| (72,63%) | (77,40%) | (95,08%) | (82,09% [52,28-111,10]) | |
| No aceptadas con justificación facultativa | 46 | 21 | 11 | 78 |
| (9,68%) | (2,48%) | (1,70%) | (3,96%) | |
| Caso omiso (por alta, no lectura, no recepción, etc.) | 84 | 170 | 21 | 275 |
| (17,68%) | (20,12%) | (3,22%) | (13,94%) | |
| N.° total de intervenciones farmacéuticas | 475 | 845 | 651 | 1.971 |
La aceptación de las IF por parte del sector médico al que van dirigidas es muy elevado y aumenta progresivamente durante los 3 años de estudio, alcanzando valores del 95% en el año 2009. De manera inversa, decrece la no aceptación del 9,7% en 2007 al 1,7% en 2009.
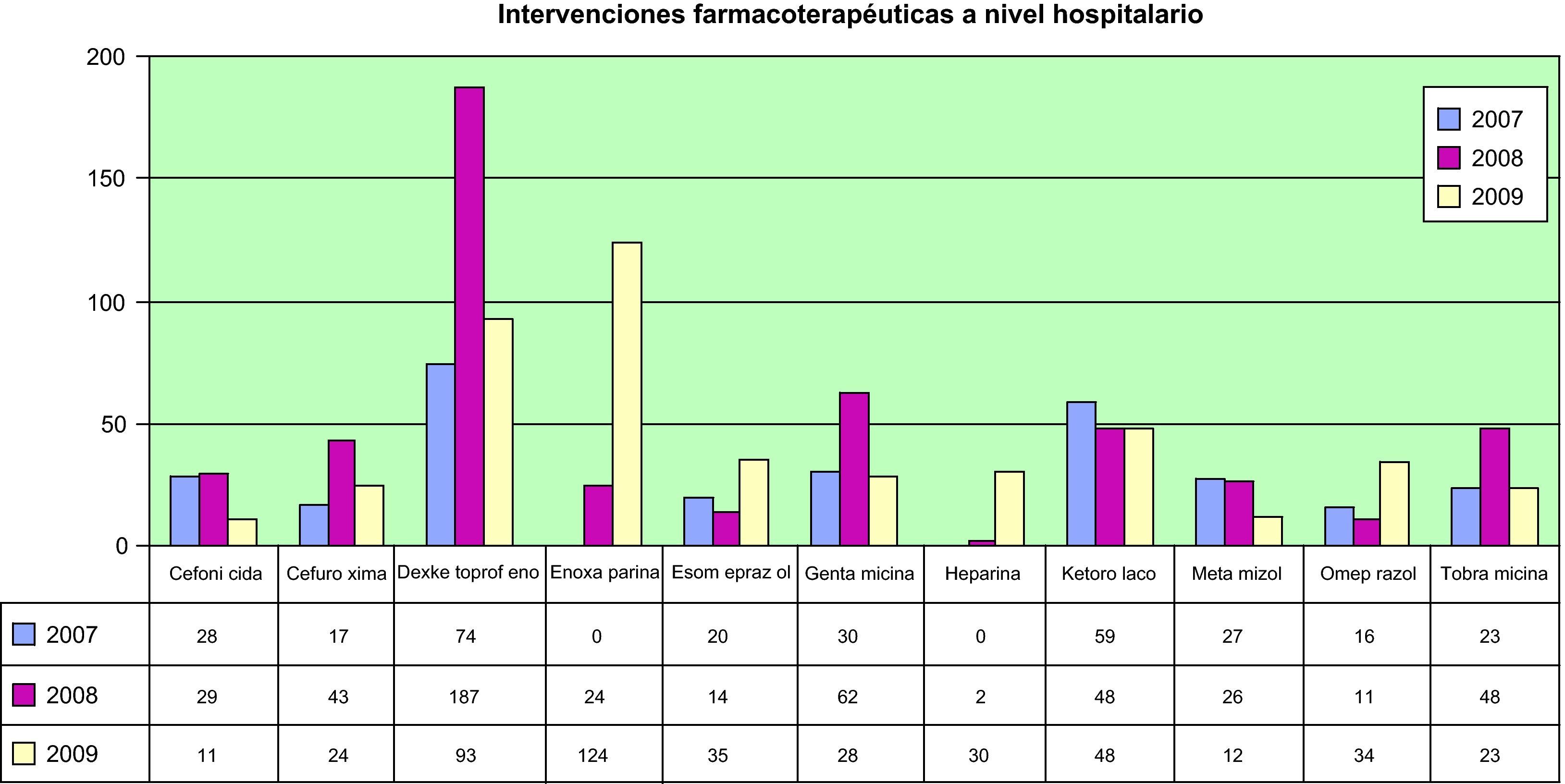
La prevalencia de pacientes con PRM fue del 12%; el 50,66% categorizados en seguridad, el 22,98% en indicación, el 12,23% en efectividad y el 14,13% en adherencia. El origen del PRM fue debido a EM, en el 90,9% en 2007, en el 81,0% en 2008 y descendió a 53,3% en 2009 (tabla 5). Los grupos farmacológicos principalmente implicados fueron los incluidos en la categoría de: antiinfecciosos (29,0%), aparato locomotor (20,9%), sangre y órganos hematopoyéticos (12,2%) y sistema nervioso (10,7%). El principio activo que más IF requirió en 2007 fue dexketoprofeno (15,6%) seguido de ketorolaco (12,4%), en 2008 dexketoprofeno (22,0%) seguido de gentamicina (7,3%) y en 2009 enoxaparina (19,0%) seguido de dexketoprofeno (14,3%) (fig. 2).
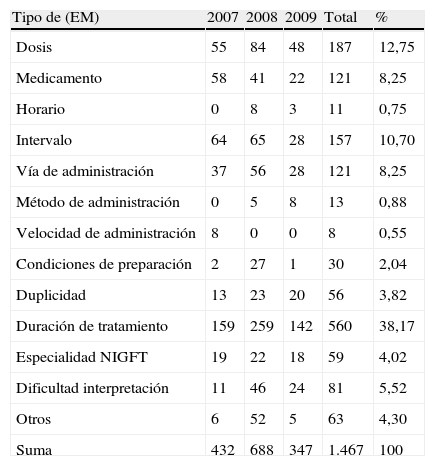
Tipos de errores médicos que dieron lugar a problemas relacionados con los medicamentos
| Tipo de (EM) | 2007 | 2008 | 2009 | Total | % |
| Dosis | 55 | 84 | 48 | 187 | 12,75 |
| Medicamento | 58 | 41 | 22 | 121 | 8,25 |
| Horario | 0 | 8 | 3 | 11 | 0,75 |
| Intervalo | 64 | 65 | 28 | 157 | 10,70 |
| Vía de administración | 37 | 56 | 28 | 121 | 8,25 |
| Método de administración | 0 | 5 | 8 | 13 | 0,88 |
| Velocidad de administración | 8 | 0 | 0 | 8 | 0,55 |
| Condiciones de preparación | 2 | 27 | 1 | 30 | 2,04 |
| Duplicidad | 13 | 23 | 20 | 56 | 3,82 |
| Duración de tratamiento | 159 | 259 | 142 | 560 | 38,17 |
| Especialidad NIGFT | 19 | 22 | 18 | 59 | 4,02 |
| Dificultad interpretación | 11 | 46 | 24 | 81 | 5,52 |
| Otros | 6 | 52 | 5 | 63 | 4,30 |
| Suma | 432 | 688 | 347 | 1.467 | 100 |
Uno de los objetivos que debe plantearse el farmacéutico clínico ante cualquier incidencia relacionada con la prescripción farmacológica, consiste en hallar la estrategia más adecuada para que el médico acceda de forma ágil a la información que se le desea comunicar. El registro informatizado de la intervención, además de la comunicación con el prescriptor, facilita la posibilidad de valorar el grado de impacto de las intervenciones farmacéuticas, con la finalidad de detectar los principios activos que más necesidad de información,requieren los prescriptores para evitar los EM.
El número de IF realizadas en este estudio, 12 por cada 100 pacientes coincide con otros trabajos publicados en los que la AF también se efectúa desde el servicio de farmacia17–19 en un entorno con SIDIM y que oscila entre 4 y 22.
Respecto a la idoneidad de las IF, en aquellos estudios con escalas similares20–22 los grados de puntuación son muy variables, lo que hace difícil establecer comparaciones. A pesar de ello, los resultados publicados23,24 muestran que 9 de cada 10 intervenciones que se realizan se consideran importantes o muy importantes. En este estudio, 7 de cada 10 intervenciones muestran esta consideración. Además, cabe destacar que el perfil de idoneidad de las IF varía a lo largo de los 3 años de estudio, reflejando una progresión hacia IF consideradas muy importantes e IF encaminadas a la minimización de costes.
El porcentaje de IF aceptadas también coincide con otros estudios25–27, en los que la intervención se realizó mediante la monitorización de la prescripción médica en el SIDIM (entre 49 y 88%) y resulta inferior al de otros trabajos publicados28,29. Esto demuestra que, aun disponiendo de la HCI y, por tanto, de mayor información sobre el paciente, la intervención del farmacéutico es más aceptada cuanto más integrado está en el equipo asistencial.
En este sentido, y puesto que en muchas ocasiones la presión asistencial impide que las intervenciones se realicen in situ, es necesario buscar alternativas que nos permitan trabajar junto al resto de profesionales, formando un verdadero equipo interdisciplinario.
Como muestran los resultados hay una tendencia ascendente en la aceptación de las IF, alcanzando el 95% en 2009 (diferencia estadísticamente significativa p<0,05) siendo la media de aceptación anual de 539 IF (DE=169,21) y descendente en la no aceptación, alcanzando valores de 1,7% en 2009 (no se aprecian diferencias estadísticamente significativas p=0,1298).
Estos resultados se deben principalmente a las medidas que se instauraron para comunicar al resto de profesionales los resultados que se iban obteniendo durante el estudio. Para ello, se consensuó con la Dirección médica la difusión en el hospital de los resultados obtenidos: PRM más prevalentes, medicamentos más frecuentemente implicados en los mismos, alternativas terapéuticas, medidas preventivas, etc. Esta difusión se realizó a través de la HCI mediante interconsultas dirigidas a los facultativos y/o personal de enfermería en la Intranet del hospital, y mediante las comisiones de farmacia y terapéutica celebradas en el hospital. De este modo, queda reflejada la positiva progresión de los resultados obtenidos en los 3 años de estudio en el aumento de la aceptación e idoneidad de las IF, la modificación del perfil de medicamentos relacionados con PRM o la disminución de la prevalencia de PRM con origen en EM, entre otros. Cabe concluir que la comunicación interdisciplinaria es la piedra angular de la provisión de una farmacoterapia racional y segura.
Si observamos los EM hallados en el estudio, casi la totalidad de ellos es debida a la duración del tratamiento (38,17%). La duración adecuada de un tratamiento terapéutico es algo que se obvia en una pauta posológica. Sin embargo, estos datos nos indican que aunque existan protocolos estandarizados de utilización de medicamentos, algo falla en su correcta aplicación. Se cometen errores de duración de tratamiento tanto por exceso como por defecto.
El perfil de los fármacos motivo de PRM está relacionado directamente con el tipo de enfermedad atendida en el hospital, la COT y por ello los fármacos más prescritos son analgésicos, antiinfecciosos y antiinflamatorios. La reiterada realización de IC, así como la difusión activa de información, ha originado tal y como se aprecia en los resultados, un cambio de tendencia durante los 3 años de estudio de los principios activos más implicados con PRM/EM.
La variabilidad en el número de IF que se observa entre distintos periodos evaluados se explica porque en el primer año se instauró paulatinamente el programa de AF, el cual conllevaba un tiempo de aprendizaje y adaptación de la técnica asistencial; en el segundo año, el programa ya estaba totalmente implantado y permitió obtener un aprovechamiento máximo del programa de AF; y en el tercer año los PRM de otros medicamentos fueron desplazando los PRM de los medicamentos estudiados en los años anteriores.
Asimismo, el número de IF realizadas en los 3 años ha sido de 1971, número que coincide con la detección de oportunidades de mejora en la farmacoterapia. No obstante, los resultados no nos permiten determinar si a su vez es coincidente con el número de IF que se deberán haber realizado o de si el método IASER es el mejor, pero sí afirmar que la prescripción se ha ido ajustando a las recomendaciones realizadas y por ello ha repercutido en reducir tanto los ítems de PRM (indicación, efectividad, seguridad y adherencia) como de los EM.
Además, hay que tener en cuenta la limitación que supone la amplia variabilidad en la metodología empleada para la identificación de pacientes con oportunidad de mejora en su tratamiento farmacoterapéutico, mediante la prevención, detección, identificación y resolución de PRM. En el presente estudio, se ha empleado el método IASER, una aproximación normalizada en la que la identificación de oportunidades de mejora, primer paso del método y punto clave para diagnosticar el PRM, se basa en el análisis de la información disponible, la situación clínica y el tratamiento del paciente. Cabe destacar en este sentido que el ketorolaco descendió en un 5% el número de PRM del año 2007 al 2009. Por otro lado, en el año 2009 se produjo un importante cambio de tendencia de prescripción en algunos principios activos motivado por la contención del gasto establecida en el hospital, unida a la situación mundial, respecto a 2007, y así la exoxiparina fue el principio activo con mayor número de PRM, y que por tanto ha repercutido en que el objetivo de la idoneidad haya sido la minimización de costes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer a todos los profesionales sanitarios del Centro de Recuperación y Rehabilitación de Levante implicados en el proceso, su constante dedicación en la búsqueda continua de la mejora en la calidad del cuidado al paciente, gracias a la cual se ha desarrollado este trabajo, pues contribuyen día a día con su experiencia y esfuerzo profesional a la optimización de la farmacoterapia y a la inestimable colaboración de la universidad. Igualmente agradecer la inestimable colaboración de la Universidad CEU Cardenal Herrera por sus servicios asistenciales los cuales han permitido entre otros, ampliar este carácter multidisciplinario al estudio con los servicios asistenciales que permite ampliar este carácter multidisciplinario al estudio.
Este trabajo fue presentado de forma parcial como comunicación tipo póster en el 55 Congreso Nacional de la Sociedad Española de Farmacia Hospitalaria que se celebró en Madrid del 19 al 22 de octubre de 2010.