A arterite de células gigantes (ACG), de etiologia desconhecida, é a vasculite sistémica mais comum nos adultos e pode ter uma ampla variedade de apresentações clínicas. Atinge mais frequentemente os ramos extracranianos da artéria carótida mas, em 10‐15% dos casos, pode ocorrer o envolvimento das artérias subclávia, axilar e braquial.
Caso clínicoTratava‐se de uma doente do sexo feminino, de 80 anos, com antecedentes de HTA e doença cerebrovascular. Foi observada no serviço de urgência por arrefecimento e dor em repouso nos membros superiores, com evidências de cianose digital distal bilateral. As queixas tinham tido início 2 meses antes e agravamento progressivo desde então.
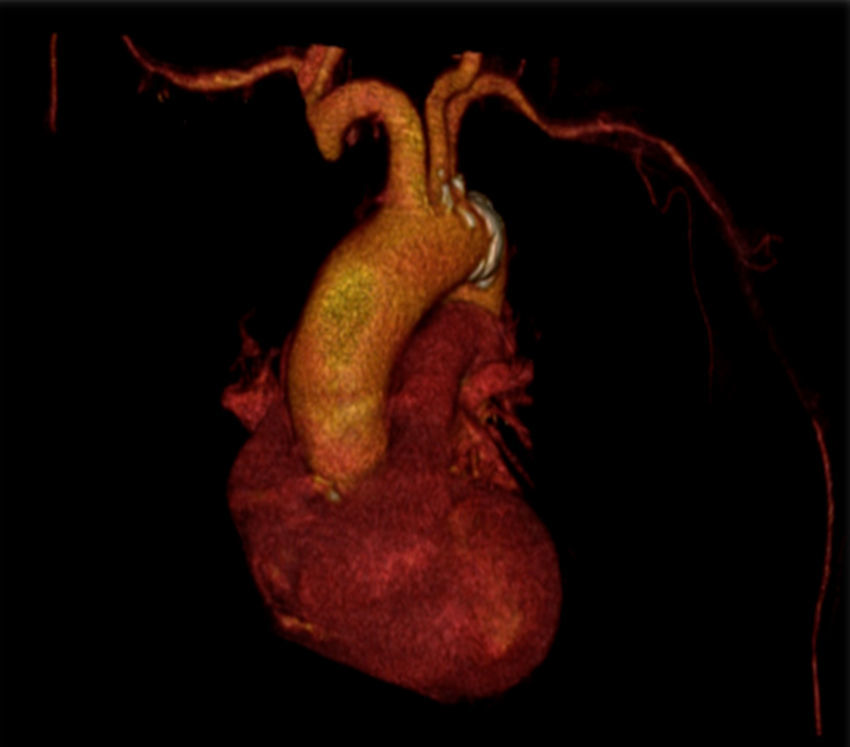
Realizou um angio‐TC que mostrou a existência de oclusão de ambas as artérias axilares/braquiais proximais e imagens sugestivas de vasculite ao nível de ambas as artérias subclávias, aorta e artérias femorais comuns. Foi medicada com corticoterapia; contudo, por não apresentar melhoria significativa após 5 dias, optou‐se por realizar um bypass carotídeo‐umeral bilateral. Após a cirurgia, ocorreu resolução completa das queixas e a doente apresentava pulso radial palpável bilateralmente. Seis meses após a cirurgia, a doente encontrava‐se assintomática e os bypasses permeáveis.
ConclusãoO presente trabalho pretende expor o caso de uma doente com o diagnóstico inaugural de ACG, que se apresentou com isquemia crítica bilateral e simultânea. Este quadro clínico exigiu a realização de um procedimento de revascularização raro.
Giant Cell Arteritis (GCA) is a systemic inflammatory vasculitis of unknown etiology that occurs in older persons and can result in a wide variety of clinical presentations. The disease most commonly affects the extracranial branches of the carotid artery but has also been shown to involve, in 10 to 15%, the upper extremity arteries, mostly the subclavian, axillary and proximal brachial arteries.
Clinical CaseA 80 year‐old woman with a prior history of hypertension and cerebrovascular disease presented with ischemic rest pain of both upper limbs, with evidence of distal digital cyanosis. Complaints began two months earlier and progressively worsened. Workup CT‐scan showed complete occlusion of both axillary and proximal branchial arteries and thickening of the wall of both subclavian arteries, aorta and common femoral arteries suggesting vasculitis.
Corticosteroid therapy was promptly commenced. No significant improvement was present after 5 days of treatment, so the patient underwent bilateral carotid‐brachial bypass. After surgery there was complete resolution of the complaints and radial pulse was present bilaterally. After 6 months, the patient remained asymptomatic and bypasses were permeable.
ConclusionThis paper aims to present the case of a patient with the inaugural diagnosis of GCA who presented with bilateral and simultaneous critical ischemia. This condition required the realization of a rare revascularization procedure.
A arterite de células gigantes (ACG) é uma vasculite inflamatória sistémica que envolve as artérias de médio e grande diâmetro, mais comumente os ramos extracranianos da artéria carótida.
É a vasculite sistémica mais comum em adultos, apresentando uma incidência anual estimada de 0,5‐25,4/100.000 pessoas1.
Esta patologia apresenta uma idade média de início de 75 anos, e é 2‐3 vezes mais frequente nas mulheres2. As suas manifestações clínicas podem ser sistémicas, neurológicas ou oculares, e são causadas pelo processo de inflamação generalizado e pela lesão vascular inerente.
A etiologia da ACG permanece desconhecida. Fatores genéticos e ambientais parecem ser importantes na patogénese da doença. Embora vários agentes infeciosos bacterianos e virais (tais como a Chlamydia e o Parvovírus B19) tenham sido implicados na patogénese da doença, até à data nenhum agente ou evento foi claramente identificado. Polimorfismos genéticos, particularmente nos alelos HLA‐DRB1*04, têm sido associados a maior suscetibilidade genética2.
Pensa‐se que o processo inflamatório começa ao nível da camada adventicial da artéria, com a ativação de células dendríticas residentes por meio de recetores do tipo Toll. As células dendríticas, por sua vez, recrutam e libertam sinais coestimuladores, que permitem ativar células T CD4+. As células T ativadas produzem citocinas pró‐inflamatórias, particularmente interleucina‐17 e interferão‐gama, que amplificam a resposta inflamatória e estimulam a atividade dos macrófagos. Como consequência da lesão imunológica, a artéria liberta fatores de crescimento angiogénicos, tais como o fator de crescimento derivado de plaquetas e o fator de crescimento endotelial vascular. Estes induzem a proliferação e migração de miofibroblastos, a neoangiogénese e a proliferação da íntima.
O envolvimento das artérias do membro superior (MS), principalmente as artérias subclávia, axilar e braquial proximal, era classicamente considerado relativamente raro e estudos clínicos, essencialmente baseados em manifestações clínicas, descrevem um atingimento das artérias das extremidades superiores em 4‐15% dos casos. No entanto, a crescente realização de exames de imagem (ecoDoppler e tomografia de emissão de positrões) tem mostrado que a incidência real é maior3. O envolvimento dos vasos dos MS nesta patologia é, portanto, cada vez mais frequentemente reconhecido.
O diagnóstico da ACG é essencialmente feito com base na clínica, resultados de exames imagiológicos e biópsia das artérias atingidas. Analiticamente, costuma verificar‐se aumento dos marcadores inflamatórios, nomeadamente da velocidade de sedimentação (VS) e da proteína C reativa (PCR). Pode também existir anemia normocrómica e normocítica, e trombocitose1.
Caracteristicamente, os doentes com envolvimento apenas das artérias dos MS apresentam um diagnóstico mais difícil, uma vez que em até 50% dos casos a biópsia da artéria temporal superficial não é diagnóstica. Assim, este exame não é essencial para o diagnóstico desta forma de apresentação da doença4,5.
A primeira linha de tratamento da ACG é a imunossupressão com corticoterapia. Contudo, apesar dos sintomas gerais de doença inflamatória frequentemente responderem de forma adequada a esta medicação, os sintomas isquémicos podem persistir6.
Os autores descrevem um caso clínico de ACG com isquemia crítica bilateral (grau IV de Leriche‐Fontaine) dos MS, em que houve necessidade de revascularização.
Caso clínicoTratava‐se de uma doente do sexo feminino, de 80 anos, com antecedentes de hipertensão arterial (HTA) e doença cerebrovascular.
Foi observada no serviço de urgência por incapacidade funcional, arrefecimento e dor em repouso nos MS. As queixas tinham tido início 2 meses antes; agravamento progressivo desde então. Associadamente, apresentava sensação generalizada de cansaço e intolerância ao esforço. Negava a presença de outros sintomas constitucionais, tais como febre, perda de peso ou suores noturnos. Negava hábitos tabágicos ou alcoólicos. Não apresentava queixas ao nível dos membros inferiores.
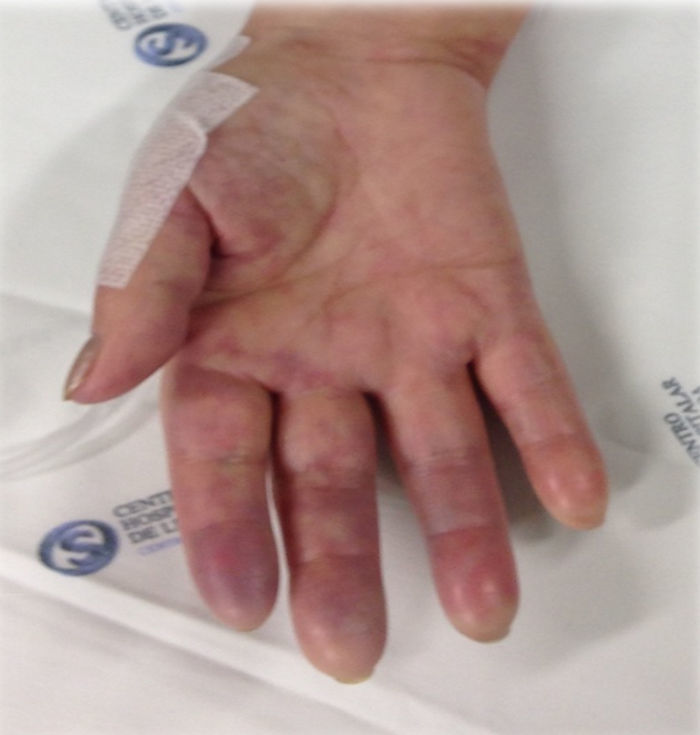
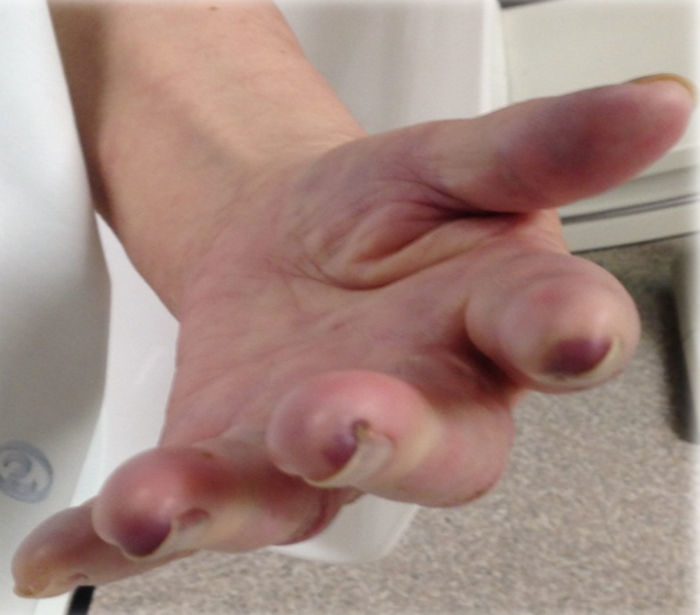
Ao exame físico, apresentava diminuição da força muscular e da temperatura, palidez e cianose distal em ambos os MS. Os pulsos subclávios, axilares, umerais, cubitais ou radiais não eram palpáveis bilateralmente.
Laboratorialmente apresentava anemia (hemoglobina: 10,5g/dl), aumento da VS (102mm/h) e da PCR (96mg/L).
O ecoDoppler revelou espessamento hipoecogénico da parede de ambas as artérias axilares/braquiais proximais, sem fluxo intraluminal identificável e ausência de calcificação ou placas de ateroma nas artérias examinadas.
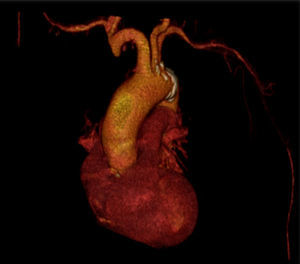
A angio‐TC (fig. 1) mostrou a existência de oclusão de ambas as artérias axilares/braquiais proximais e espessamento da parede arterial ao nível de ambas as artérias subclávias, aorta e artérias femorais comuns.
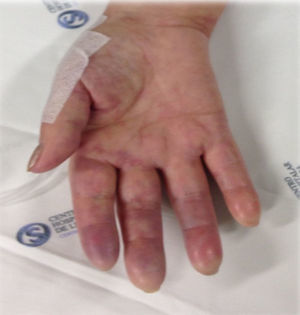
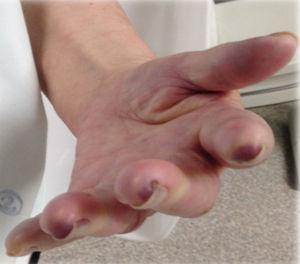
Iniciou terapêutica com prednisolona 80mg/dia, ácido acetilsalicílico (AAS) 150mg/dia e heparina de baixo peso molecular 1,5mg/kg/dia. Contudo, por surgimento de cianose fixa digital distal bilateral (figs. 2 e 3) após 5 dias de tratamento, optou‐se por realizar um bypass carotídeo‐umeral bilateral. Os procedimentos foram realizados em 2 tempos operatórios distintos (com 2 dias de intervalo), sob anestesia geral. Realizou‐se a abordagem e isolamento da artéria carótida comum e da artéria umeral de modo convencional. A tunelização foi realizada por via retroclavicular e utilizaram‐se próteses de PTFE 8mm, reforçadas externamente. Após as cirurgias, que decorreram sem complicações peri ou pós‐operatórias, houve resolução completa das queixas e a doente apresentava pulso radial palpável bilateralmente. Analiticamente, após a introdução da corticoterapia, verificou‐se uma redução progressiva da VS até atingir um valor, após cerca de um mês, a rondar os 35mm/h).
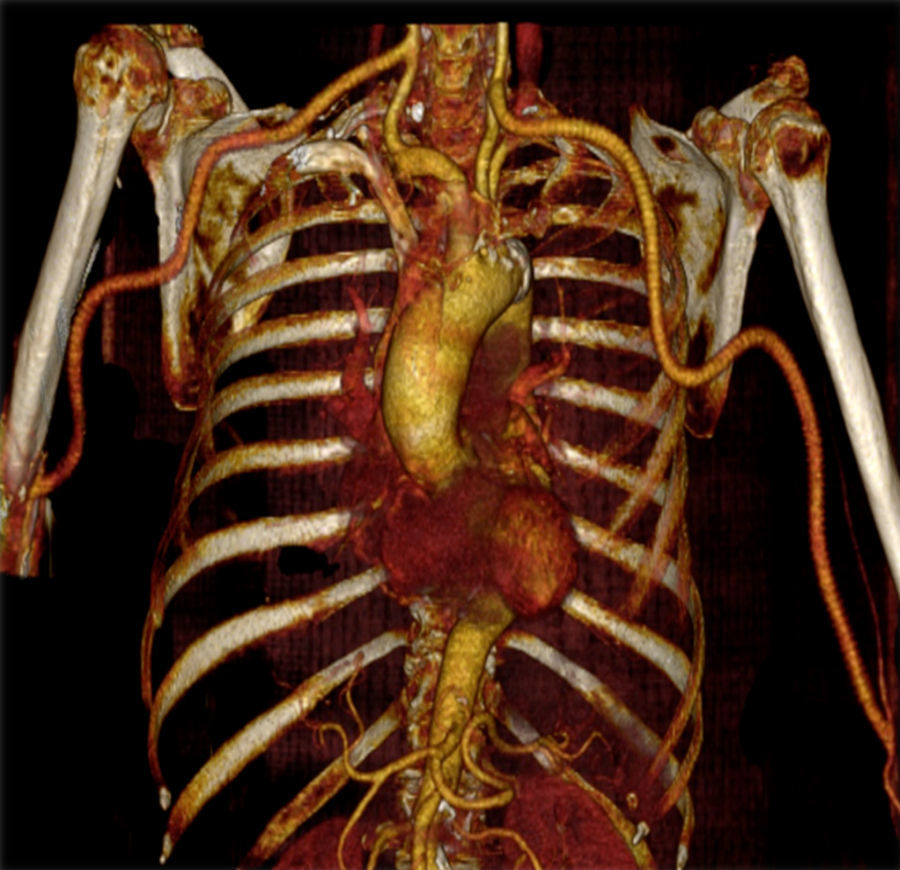
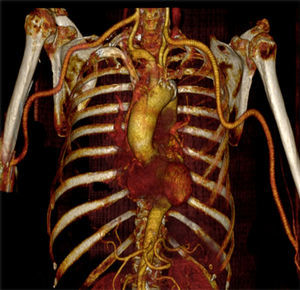
A doente manteve‐se medicada com prednisolona 80mg/dia durante cerca de 2 semanas. Após este período, a dose foi diminuída para 50mg/dia e, após um mês do início do tratamento, para 40mg/dia. Progressivamente, a cada 2 semanas a dose total diária foi reduzida em 5mg, até atingir 10mg/dia. Posteriormente, uma vez que não houve evidência de novas manifestações clínicas da ACG, a dose foi diminuída em 1mg a cada mês, até à sua interrupção. Mantem‐se medicada com AAS 150mg/dia. A anticoagulação foi suspensa à data da alta hospitalar. Seis meses após a cirurgia, a doente encontrava‐se assintomática e os bypasses permeáveis (fig. 4).
DiscussãoPara além da artéria aorta, os locais de manifestação extracranianos mais comuns da ACG são as artérias subclávia, axilar e os segmentos proximais das artérias braquiais. Contrariamente ao caso descrito, habitualmente, os sintomas são predominantemente unilaterais, muito embora haja lesão bilateral3.
A claudicação do MS é o sintoma mais frequente; contudo, a especificidade desta queixa é muito baixa. O seu diagnóstico diferencial inclui várias patologias, como doença arterial periférica, síndrome do desfiladeiro torácico, disseção ou displasia fibromuscular. No caso descrito, não existiam fatores de risco vascular major para além da idade, nem história prévia de traumatismo ou evidência de achados sugestivos de doença aterosclerótica. Além disso, a idade da doente excluía, com elevada probabilidade, muitos dos diagnósticos diferenciais.
Existem muito poucos casos descritos de isquemia crítica dos MS por ACG e apenas um caso reportado com necessidade de amputação do MS7, o que demonstra a raridade da ocorrência de isquemia crítica dos MS nesta patologia.
O diagnóstico clínico de ACG baseia‐se nos critérios do American College of Rheumatology, criados em 1990. A presença de, pelo menos, 3 critérios é necessária para estabelecer o diagnóstico de ACG:
- ‐
idade superior ou igual a 50 anos ao início da doença;
- ‐
cefaleia localizada, de novo;
- ‐
hipersensibilidade à palpação da artéria temporal superficial ou diminuição do pulso da artéria temporal superficial;
- ‐
VS≥50mm/h;
- ‐
biópsia da artéria mostrando arterite necrosante, caracterizada por uma predominância de infiltrado celular mononuclear ou processo granulomatoso com células gigantes multinucleadas.
Contudo, estes critérios são muitas vezes insuficientes para fazer o diagnóstico na prática clínica. Nos casos de vasculite relacionada com a ACG, é pouco frequente que sejam reunidos critérios suficientes para permitir estabelecer o diagnóstico, segundo estas guidelines.
Parece existir, assim, a necessidade de desenvolver critérios de diagnóstico que abranjam esta forma de manifestação mais atípica da ACG.
ConclusãoEste trabalho apresenta o caso de uma doente com o diagnóstico inaugural de ACG, com atingimento dos MS e isquemia crítica bilateral simultânea, que exigiu a realização de um procedimento de revascularização raro. Existem muito poucos casos descritos de isquemia crítica do MS secundário a ACG e não existe na literatura, tanto quanto sabemos, o relato de uma apresentação simétrica com necessidade de revascularização urgente.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.