En el tratamiento endovascular de los aneurismas de aorta abdominal, en el 20-40% de los casos el anclaje en la iliaca no es posible por afectación de la misma. Actualmente es posible el sellado de la endoprótesis en la iliaca externa preservando la permeabilidad de la arteria hipogástrica con dispositivos con ramas iliacas.
ObjetivoEvaluar la eficacia y la seguridad del dispositivo IBE GORE® y sus resultados a un año para el tratamiento de los aneurismas aortoiliacos con dilatación de la arteria iliaca común.
Material y métodosSe trata de un estudio multicéntrico y retrospectivo con un seguimiento de 12 meses. Se incluyen 14 pacientes a los que se les han implantado 18 IBE GORE®. A todos se les ha practicado una TC antes de la cirugía y al menos una TC al mes y otra al año como protocolo de seguimiento.
ResultadosEl éxito técnico ha sido del 100%. A los 30 días, la mortalidad ha sido del 0%. Hubo una trombosis completa de un dispositivo que requirió un bypass cruzado y una oclusión de hipogástrica asintomática. Al año, el diámetro medio de la iliaca ha pasado de 37,3 a 31,4mm (ha disminuido en el 87,5% de los casos) y no ha habido reintervenciones. La tasa global de endofugas tipo ii de la serie ha sido del 21%, la permeabilidad del cuerpo del branch, del 94% (17/18), y la del componente de hipogástrica, del 89% (16/18).
ConclusionesEl tratamiento de aneurismas aortoiliacos que afectan a la arteria hipogástrica con el dispositivo IBE GORE® es seguro, eficaz y permite preservar la permeabilidad de la hipogástrica.
In 20-40% of cases of endovascular aneurysm repair, the regular sealing in common iliac artery is not possible because of the severity of the disease. Nowadays, improved devices provide the possibility of a correct sealing in external iliac artery, preserving the hypogastric patency.
ObjectiveThe aim of this study is to evaluate the safety and efficacy of the IBE GORE® device and its one year results in the treatment of abdominal aorta-iliac aneurysms.
Material and methodsA total of 14 patients treated with 18 IBE GORE® devices were evaluated in a multicentre and prospective study, and followed-up during a 12 month period. All of them had a CT scan prior to surgery, at one month, and at one year as required in the follow-up protocol.
ResultsThere was 100% technical success. The 30 day follow-up mortality was 0%, with one complete occlusion of the iliac branch that needed a femoro-femoral bypass, and one asymptomatic hypogastric occlusion. The mean iliac artery diameter went from 37.3 to 31.4mm after one year (decreased in 87.5% of patients), and no re-interventions were needed. The overall type ii endoleak was 21%, the patency of the body of the branch was 94% (17/18), and the hypogastric component 89% (16/18).
ConclusionsEndovascular treatment of aorto-iliac aneurysms affecting the internal iliac artery using the IBE GORE® device is safe, effective, and preserves hypogastric patency.
Los aneurismas de la arteria iliaca común aislados son muy poco frecuentes; sin embargo, los aneurismas de aorta abdominal se asocian en el 20-40% de los casos a dilatación aneurismática de la arteria iliaca común, aunque esta prevalencia varía dependiendo de la definición de aneurisma de iliaca común1.
En estos casos, cuando se realiza un tratamiento endovascular, la zona de anclaje distal de la prótesis puede presentar problemas que impliquen la embolización de la arteria hipogástrica para buscar el sellado en la iliaca externa. La complicación más frecuente de la embolización de la arteria hipogástrica es la claudicación glútea, que se produce en el 52% de los casos y en el 25% persiste más allá del año2. Otras complicaciones como la aparición de disfunción eréctil son menos frecuentes (38%)3. Y la probabilidad de colitis isquémica de diversos grados se multiplica por 3 respecto a los casos en que se preserva la arteria hipogástrica4. Otras complicaciones como plexopatía sacra, paraplejías o disfunción del esfínter anal, aunque están descritas, son extraordinariamente infrecuentes. Además, en caso de claudicación glútea, que se considera la complicación menos severa, se afecta significativamente la calidad de vida de los pacientes5, en muchos casos de forma permanente.
Aunque las complicaciones graves son muy infrecuentes tras la embolización de la arteria hipogástrica, el problema es que son muy imprevisibles y no existen datos objetivos para prever qué pacientes presentarán la complicación.
Existen dispositivos con ramas que permiten el sellado distal en la arteria iliaca externa preservando la permeabilidad de la arteria hipogástrica. Estos dispositivos exigen unas condiciones anatómicas para su aplicabilidad. Por tanto, no todos los pacientes con aneurismas que afectan a la arteria iliaca común podrán ser tratados con ellos. De hecho, hay publicaciones que dicen que solo el 30-50% de los casos podrían ser tratados de esta manera6.
Los dispositivos con ramas iliacas que permiten tratar los aneurismas de aorta abdominal con afectación de la iliaca común en toda su extensión se comercializan desde hace más de 10 años. Se conserva la permeabilidad de la arteria hipogástrica y se evitan los posibles problemas derivados de su oclusión7.
ObjetivosPresentar los resultados de un registro multicéntrico de pacientes con aneurismas aortoiliacos tratados con el dispositivo IBE GORE® para preservar las arterias hipogástricas. El objetivo principal es evaluar la seguridad y la eficacia de la prótesis a corto y medio plazo.
Material y métodosSe trata de un estudio multicéntrico y retrospectivo con un seguimiento prospectivo de un año.
Se han incluido todos los pacientes consecutivos de 7 unidades de cirugía vascular que tenían un aneurisma de arteria iliaca común mayor de 25mm, ya sea con aneurisma de aorta abdominal asociado o no y que cumplían los criterios anatómicos para poder implantar un dispositivo IBE GORE®. Dichos criterios están representados en la tabla 1. Todos los centros tienen experiencia en cirugía endovascular de aorta y en el manejo de dispositivos con ramas iliacas; el número de pacientes incluido por cada centro queda reflejado en la tabla 2.
Criterios anatómicos de inclusión para el dispositivo IBE GORE®
| Longitud renal-hipogástrica<165mm o longitud iliaca común>40mm |
| Diámetro de iliaca común>25mm |
| Diámetro proximal de iliaca común>17mm |
| Diámetro distal de iliaca común>14mm |
| Longitud de iliaca externa>10mm |
| Diámetro de iliaca externa>6,5 y<13,5mm |
| Diámetro de hipogástrica>6,5 y<13,5mm |
| Longitud de hipogástrica>10mm |
Centros participantes y número de casos implantados
| Centro | Dispositivos implantados, n |
|---|---|
| Hospital Universitario Germans Trias i Pujol, Badalona | 6 |
| Hospital Vall d’Hebron, Barcelona | 5 |
| Hospital Universitario Joan XXIII, Tarragona | 2 |
| Hospital de la Santa Creu i Sant Pau, Barcelona | 2 |
| Hospital Universitario Josep Trueta, Gerona | 1 |
| Clínica Corachan, Barcelona | 1 |
| Hospital Universitario Arnau de Vilanova, Lérida | 1 |
Todos los pacientes han firmado el consentimiento informado, que ha sido aprobado por el comité de ética correspondiente, donde se les informa que se hará un seguimiento clínico y por pruebas de imagen durante un mínimo de 3 años, según los protocolos de cada centro.
Además de los datos demográficos y los factores de riesgo habituales, se han analizado los factores anatómicos y clínicos más destacables. Los datos anatómicos previos a la cirugía han sido obtenidos de una angio-TC y analizados con el software de medición propio de cada unidad.
Descripción del dispositivoEl dispositivo IBE GORE® está diseñado para el tratamiento de los aneurismas de arteria iliaca común que afectan al ostium de la arteria hipogástrica. La tecnología usada para su diseño está basada en la de la prótesis EXCLUDER® C3 para el tratamiento de los aneurismas de aorta abdominal, por lo que se trata de un dispositivo con una gran adaptabilidad y capacidad de sellado para la tortuosidad de la anatomía del eje iliaco especialmente. Según las instrucciones de uso, se debe implantar conjuntamente con un dispositivo EXCLUDER® C3, por lo que no se debe usar aisladamente. Es el único dispositivo de este tipo que hay en el mercado en el que el componente de hipogástrica tiene las mismas características que el cuerpo, por estar diseñado específicamente para tal fin. Por lo tanto, no requiere el uso de dispositivos fabricados con otros materiales y con diseños no específicos para la anatomía de la arteria hipogástrica. Las peculiaridades técnicas del despliegue ya han sido publicadas previamente en otros trabajos8,9.
SeguimientoPara evaluar la seguridad de la prótesis se ha analizado la morbimortalidad tanto relacionada con el procedimiento como por todas las causas; perioperatoria, a los 30 días y al año.
En cuanto al seguimiento, se ha llevado a cabo mediante controles clínicos y angio-TC al mes del procedimiento y al año.
Respecto a la evaluación del dispositivo, se ha analizado el éxito técnico durante el implante y la permeabilidad tanto del componente de hipogástrica como del dispositivo a los 30 días y al año, así como la aparición de endofugas.
Los parámetros clínicos como mortalidad, aparición de eventos cardiovasculares, claudicación glútea o disfunción eréctil se han evaluado igualmente al mes y al año.
Los datos han sido analizados con el software SPSS 17.0 para Windows.
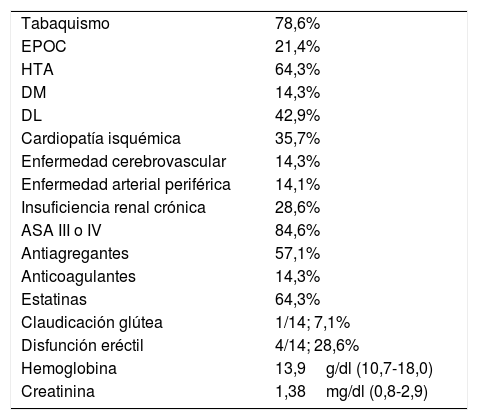
ResultadosEntre enero y diciembre de 2014 se han implantado 18 IBE GORE® en 14 pacientes con una edad media de 74,7 años (rango entre 60 y 86). Los factores de riesgo cardiovascular y las comorbilidades están descritos en la tabla 3. Las características anatómicas de la serie están reflejadas en la tabla 4, donde destaca que el diámetro medio de la aorta ha sido de 51,5mm (rango 24-95) y el de la iliaca común, de 37,3mm (rango 15-87).
Factores de riesgo cardiovascular y comorbilidades (N=14)
| Tabaquismo | 78,6% |
| EPOC | 21,4% |
| HTA | 64,3% |
| DM | 14,3% |
| DL | 42,9% |
| Cardiopatía isquémica | 35,7% |
| Enfermedad cerebrovascular | 14,3% |
| Enfermedad arterial periférica | 14,1% |
| Insuficiencia renal crónica | 28,6% |
| ASA III o IV | 84,6% |
| Antiagregantes | 57,1% |
| Anticoagulantes | 14,3% |
| Estatinas | 64,3% |
| Claudicación glútea | 1/14; 7,1% |
| Disfunción eréctil | 4/14; 28,6% |
| Hemoglobina | 13,9g/dl (10,7-18,0) |
| Creatinina | 1,38mg/dl (0,8-2,9) |
Características anatómicas de la serie
| Aneurisma aorta abdominal asociado | 12/14 (85,7%) |
| Aneurisma aorta hipogástrica | 5/14 (35,7%) |
| Diámetro aorta infrarrenal | 53,1mm (24-95) |
| Diámetro bifurcación aórtica | 38,3mm (22-91) |
| Diámetro iliaca común | 37,3mm (25-87) |
| Diámetro iliaca externa | 9,8mm |
| Estenosis ostium hipogástrica | 2/14 (14,2%) |
| Diámetro hipogástrica | 12,6mm (8-28) |
| Angulación hipogástrica>60° | 2/18 (11,1%) |
| Trombo iliaca común>50% | 9/18 (50%) |
Los datos del perioperatorio quedan reflejados en la tabla 5.
Datos perioperatorios
| Anestesia | Regional 8/general 10 |
| Acceso | Percutáneo 7/disección femoral 11 |
| Tiempo quirúrgico | 250m (135-240) |
| Tiempo de escopia (min) | 74m (48-158) |
| Dosis irradiación | 102Gy/cm2 (26-179) |
| Volumen contraste | 245ml (110-420) |
| Éxito técnico | 100% |
| Complicaciones mayores | 0% |
| Complicaciones menores | 3/18 |
Es de destacar que el éxito técnico ha sido del 100% y no ha habido mortalidad ni complicaciones mayores. Se produjeron 3 complicaciones menores: un caso de trombosis iliaca durante el procedimiento, que se solucionó con una trombectomía, y 2 hematomas inguinales que no requirieron reintervención.
Resultados a 30 díasNo ha habido mortalidad a 30 días.
Como complicaciones cabe destacar que un caso de branch bilateral presentó una isquemia aguda con oclusión completa de uno de los IBE al cuarto día del postoperatorio; se intentó una trombectomía quirúrgica, que no fue efectiva, y se realizó un bypass cruzado femorofemoral.
En una TC de control se observó en un paciente una oclusión de arteria hipogástrica asintomática.
Asimismo, han aparecido 2 endofugas tipo ii, una en la aorta por una lumbar y otra por una hipogástrica; ambas sin crecimiento del aneurisma. La endofuga de la hipogástrica probablemente se produjo porque presentaba una zona de anclaje patológica con una moderada calcificación. Se decidió no reparar por no apreciarse crecimiento del aneurisma y porque la intervención implicaba la embolización de una de las ramas terminales de la hipogástrica y la colocación de una extensión del componente de hipogástrica en la otra rama, que era de muy pequeño calibre.
Resultados a un añoEn los controles anuales se ha registrado la aparición de una nueva endofuga tipo ii, pero no ha habido reintervenciones. No se han detectado migraciones, ni desconexiones, ni aparición de endofugas tipo i ni iii. No se han registrado nuevos episodios de trombosis del dispositivo, por lo que al año la permeabilidad del cuerpo ha sido del 94% (17/18). Tampoco se han registrado nuevas oclusiones del componente de hipogástrica, por lo que la permeabilidad al año ha sido del 89% (16/18).
El diámetro máximo de la aorta ha disminuido de 51,5 antes de la intervención a 45,3mm al año. El de las arterias iliacas comunes tratadas ha pasado de 36,0 a 31,4mm, resultado que es significativo.
En concreto, de las 16 iliacas comunes tratadas de las que se han obtenido los datos (ya que en 2 no se ha registrado), en 14 (87,5%) ha disminuido el diámetro, en una está igual (6,25%) y en otra ha aumentado ligeramente (6,25%).
En cuanto a la parte clínica del seguimiento, no ha habido morbilidad mayor ni mortalidad.
DiscusiónEsta es la primera publicación de una serie de pacientes tratados con el dispositivo IBE GORE® con un seguimiento de un año. Ya se ha documentado la seguridad y la fiabilidad del producto a corto plazo8–11. Al igual que en las series anteriores, de nuestro estudio se puede concluir que el uso del dispositivo es seguro y fiable a medio plazo.
Tanto el éxito técnico como la morbilidad perioperatoria son similares a los publicados en la literatura tanto con este dispositivo como con otros similares12,13.
El tiempo medio de la intervención, así como el volumen de contraste y el tiempo de escopia, son ligeramente superiores en nuestra serie respecto a las publicadas previamente. Este hecho se puede explicar probablemente por el hecho de que el porcentaje de pacientes con IBE bilateral es superior al comunicado en las otras10.
Es conocido que la incidencia de complicaciones graves como la isquemia mesentérica o medular por la embolización de la hipogástrica, ya sea uni o bilateral, es muy baja. En una serie retrospectiva de 69 pacientes se ha demostrado que la embolización de la hipogástrica produce claudicación glútea inmediata en el 33% de los casos y persistente solo en el 6%14, aunque esta incidencia varía según las series hasta el 22%15 o incluso hasta el 85% a los 18 meses5. En nuestro estudio, a pesar de haber tenido durante el seguimiento 2 oclusiones del componente de hipogástrica, no han aparecido síntomas de isquemia pélvica.
La permeabilidad inmediata publicada de los IBE GORE® varía entre el 90 y el 100%8,10,11. Sin embargo, la permeabilidad que hallamos en la literatura con otros dispositivos con seguimientos mucho más largos es del 88%, según una revisión realizada en la que se incluyen 8 series y un total de 195 casos16. Series más recientes informan de permeabilidades del 86,7% a 24 meses17 y del 81% a 5 años18. Nuestra permeabilidad al año ha resultado del 84%, a pesar de no haber realizado un estudio de supervivencia por tratarse de una serie corta tanto en número de pacientes como en tiempo de seguimiento.
Las tasas de reintervención publicadas con el dispositivo IBE GORE® varían entre el 0 y el 14%, si bien con un seguimiento máximo de 6 meses. En el presente estudio ha sido baja; solamente un paciente se reintervino por oclusión completa del IBE en el postoperatorio, y durante el seguimiento de un año no ha habido ninguna reintervención más, lo que supone un bajo porcentaje (5%; 1/18). Si bien nuestra serie es corta y con un seguimiento a corto plazo, en series más extensas y con seguimientos de hasta 4 y 5 años, utilizando otros dispositivos de ramas iliacas, se han publicado cifras de hasta el 19%12,13. En lo que son coincidentes estas publicaciones es en que las reintervenciones se suelen producir en el postoperatorio inmediato o en el corto plazo. Se producen en la mayor parte de los casos por oclusión del componente de hipogástrica o por endofuga a través de la misma. Esto pone de manifiesto la importancia de la zona de sellado distal de la hipogástrica, que constituye una verdadera limitación anatómica en la selección de los pacientes a los que se les va a implantar el dispositivo IBE GORE®. De aquí podemos deducir que las reintervenciones, si se producen de forma muy precoz, puedan deberse a una incorrecta selección de los pacientes o al hecho de no observar exhaustivamente las instrucciones de uso del producto. Series más recientes, con 31, 157 y 650 casos y seguimientos medios de más de 2 años, comunican tasas de reintervención del 11, 6 y 8,9%, respectivamente, con análisis actuariales y multivariantes19–21.
En nuestro estudio se han detectado 3 endofugas, lo que supondría un porcentaje de endofugas tipo ii del 21% (3/14) al año de seguimiento. De las 4 series de IBE GORE® publicadas previamente, solo la de Schönhofer et al.9 nombra las endofugas con unos datos similares. Series más largas y con más seguimiento publican datos muy dispares: desde el 15% de endofugas a 2 años de Loth et al.22 en una serie de 45 casos, al 96% de tasa libre de endofugas a los 5 años de Wong18 en su serie de 138 pacientes.
A la vista de los resultados de nuestro estudio, el implante de un IBE GORE® en aquellos pacientes que cumplan los requisitos anatómicos parece que es beneficioso para conservar la permeabilidad de la arteria hipogástrica. Sin embargo, no todos los pacientes sin zona de anclaje en la iliaca común cumplen los requisitos anatómicos. Hay varios trabajos que han analizado este elemento y concluyen que aproximadamente el 60% de los pacientes se podrían beneficiar de esta técnica6. Pearce et al.23 comparan 2 dispositivos disponibles en el mercado, el IBE GORE® y el ZBIS COOK®, y tras un estudio anatómico exhaustivo concluyen que solo el 25,3 y el 18,2% de los casos, respectivamente, cumplirían las instrucciones de uso. Otro estudio reciente muy similar realizado en población asiática14 comparando IBE GORE® y ZBIS COOK® obtiene unos resultados muy similares y concluye que el 25 y el 17%, respectivamente, serían anatómicamente aptos, y además dice que solo el 40% de los casos serían aptos para alguno de los 2. Esto implica que alrededor del 60% de los casos no se pueden beneficiar de esta técnica y se deberían buscar otros procedimientos de recurso si se pretende mantener la hipogástrica permeable.
No se ha realizado ninguna valoración del impacto económico de la técnica respecto a la embolización de la hipogástrica. No hay ningún estudio publicado que refleje este aspecto. Probablemente, si consideramos solamente la intervención quirúrgica y el postoperatorio inmediato la técnica de preservación de la hipogástrica es algo más cara que la embolización simple. La diferencia dependerá fundamentalmente del tipo de material utilizado para la embolización.
Las limitaciones del trabajo se basan en el hecho de tratarse de un estudio retrospectivo realizado en varios centros y con un número de casos limitado. Además, la indicación de preservación de la hipogástrica en nuestro estudio se ha basado en criterios fundamentalmente anatómicos. La valoración de los criterios clínicos, como llevar una vida activa, no tener disfunción eréctil o el alto riesgo de isquemia pélvica, se ha llevado a cabo independientemente en cada centro participante, por lo que es difícil reflejarlo en el trabajo.
ConclusionesPodemos concluir que el tratamiento de los aneurismas aortoiliacos que afectan a la arteria hipogástrica con el dispositivo IBE GORE® es seguro, eficaz y fácil de utilizar. Permite preservar la permeabilidad de la arteria hipogástrica a corto plazo, evitando las complicaciones derivadas de la embolización de la misma.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.